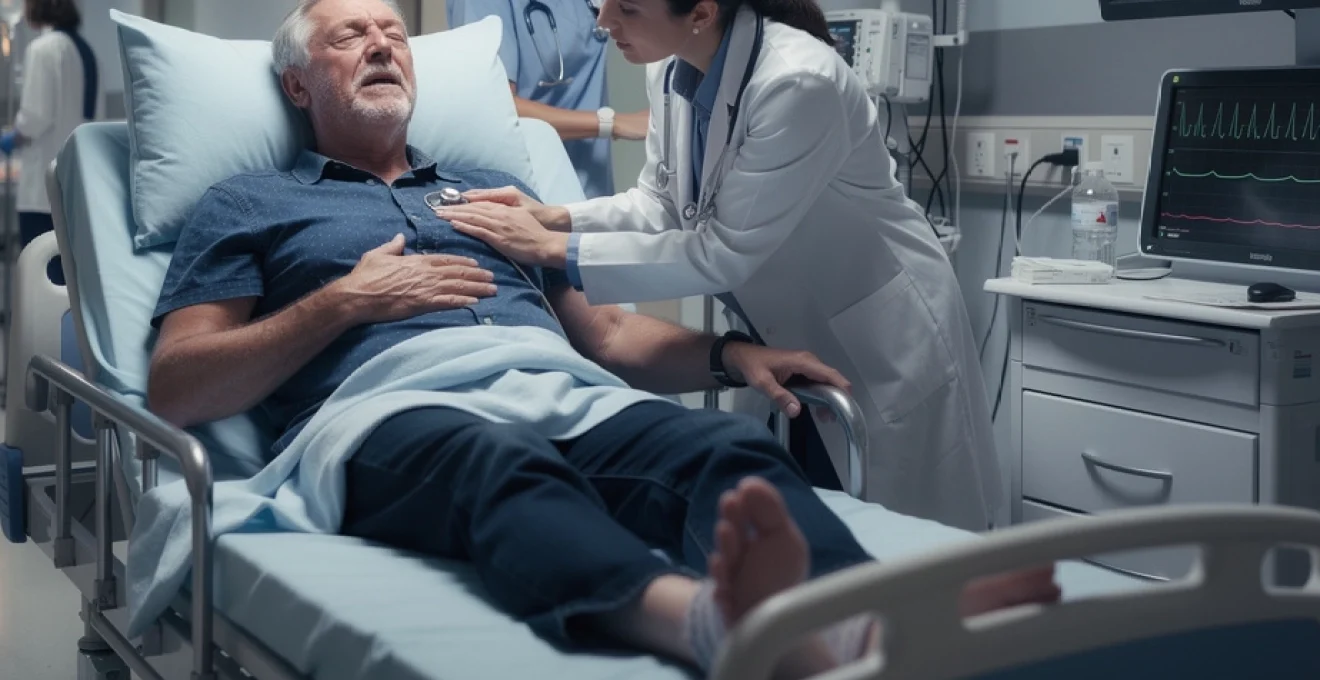
La décompensation cardiaque représente une urgence médicale absolue qui touche chaque année plus de 165 000 patients en France. Cette aggravation brutale de l’insuffisance cardiaque chronique peut survenir sans prévenir, transformant une situation stable en détresse vitale en quelques heures seulement. Reconnaître les premiers signes d’alerte permet d’intervenir rapidement et de sauver des vies.
Les personnes âgées sont particulièrement vulnérables face à cette complication redoutable. Avec l’augmentation de l’espérance de vie, la prévalence de l’insuffisance cardiaque ne cesse de croître, touchant désormais près d’un million de Français. Cette réalité épidémiologique souligne l’importance cruciale de sensibiliser le grand public aux symptômes précoces de décompensation cardiaque.
La rapidité d’intervention détermine directement le pronostic vital du patient. Chaque minute compte lorsque le cœur faillit dans sa fonction de pompe vitale. Une prise en charge précoce peut non seulement sauver une vie, mais également préserver la qualité de vie future du patient et réduire considérabement les séquelles à long terme.
Physiopathologie de la décompensation cardiaque aiguë
La décompensation cardiaque survient lorsque les mécanismes compensatoires de l’organisme ne parviennent plus à maintenir un débit cardiaque suffisant pour répondre aux besoins métaboliques des tissus. Cette défaillance hémodynamique complexe implique plusieurs processus physiopathologiques interconnectés qui s’auto-entretiennent dans un cercle vicieux délétère.
La décompensation cardiaque n’est pas simplement une aggravation quantitative de l’insuffisance cardiaque chronique, mais représente une rupture qualitative d’équilibre physiologique nécessitant une approche thérapeutique spécifique et urgente.
Dysfonction systolique et fraction d’éjection ventriculaire gauche altérée
La dysfonction systolique constitue le mécanisme principal de nombreuses décompensations cardiaques. Elle se caractérise par une diminution de la capacité contractile du ventricule gauche, mesurée par la fraction d’éjection ventriculaire gauche (FEVG). Une FEVG normale se situe entre 50 et 70%, tandis qu’une FEVG altérée correspond à des valeurs inférieures à 40%.
Cette altération contractile résulte de diverses étiologies : cardiopathie ischémique post-infarctus, cardiomyopathie dilatée, myocardite aiguë ou chronique. L’ischémie myocardique aiguë représente l’une des causes les plus fréquentes de décompensation, provoquant une sidération myocardique transitoire ou définitive selon l’étendue des lésions.
Insuffisance cardiaque diastolique avec pression de remplissage élevée
L’insuffisance cardiaque à fraction d’éjection préservée (IC-FEP) représente désormais près de 50% des cas de décompensation cardiaque, particulièrement chez les patients âgés. Cette forme se caractérise par des troubles du remplissage ventriculaire avec augmentation des pressions télédiastoliques, malgré une fonction systolique apparemment normale.
Les anomalies diastoliques résultent d’une rigidité accrue du muscle cardiaque, consécutive à l’hypertrophie ventri
cardiaque, à des dépôts de collagène interstitiels ou à des pathologies infiltratives comme l’amylose. Le ventricule se relâche mal, se remplit difficilement et nécessite des pressions de remplissage plus élevées pour maintenir un débit cardiaque suffisant.
En pratique, cela se traduit par une élévation des pressions dans l’oreillette gauche puis dans la circulation pulmonaire, responsable de la dyspnée d’effort puis de repos. L’hypertension artérielle chronique, le diabète, l’obésité et le vieillissement myocardique constituent des facteurs de risque majeurs de cette insuffisance cardiaque diastolique. Chez ces patients, un simple facteur déclenchant (infection, poussée hypertensive, trouble du rythme) suffit souvent à précipiter une décompensation aiguë.
Cliniquement, l’IC-FEP est parfois trompeuse : l’échographie cardiaque montre une FEVG « normale », ce qui peut rassurer à tort si l’on ne recherche pas spécifiquement les signes de dysfonction diastolique. C’est pourquoi, en présence de symptômes évocateurs de décompensation cardiaque aiguë chez un sujet âgé hypertendu, il est essentiel de ne pas écarter ce diagnostic sous prétexte d’une fraction d’éjection préservée.
Activation du système rénine-angiotensine-aldostérone
Face à la baisse du débit cardiaque effectif, l’organisme active rapidement plusieurs systèmes neuro-hormonaux, au premier rang desquels le système rénine-angiotensine-aldostérone (SRAA). Cette activation vise initialement à maintenir la pression artérielle et la perfusion des organes vitaux, mais devient rapidement délétère lorsqu’elle se prolonge.
La sécrétion de rénine par l’appareil juxtaglomérulaire rénal conduit à la production d’angiotensine II, puissant vasoconstricteur, et stimule la libération d’aldostérone par les surrénales. L’aldostérone entraîne une rétention de sodium et d’eau au niveau rénal, augmentant le volume sanguin circulant. Vous l’aurez compris : ce mécanisme, bénéfique à court terme, aggrave à moyen terme la surcharge volémique et la congestion, favorisant la rétention hydrosodée périphérique et pulmonaire.
Ce cercle vicieux neuro-hormonal explique pourquoi les inhibiteurs de l’enzyme de conversion (IEC), les antagonistes des récepteurs de l’angiotensine II (ARA II) et les antagonistes des récepteurs des minéralocorticoïdes occupent une place centrale dans le traitement de fond de l’insuffisance cardiaque. Ils permettent de freiner cette activation inappropriée du SRAA et de limiter la progression vers de nouvelles décompensations cardiaques.
Redistribution hémodynamique et vasoconstriction périphérique
Parallèlement à l’activation du SRAA, le système nerveux sympathique est fortement stimulé lors de la décompensation cardiaque aiguë. Cette activation entraîne une tachycardie, une vasoconstriction périphérique et une redistribution du flux sanguin au profit des organes vitaux (cerveau, cœur) au détriment des territoires périphériques et splanchniques.
La vasoconstriction généralisée augmente la post-charge du cœur, c’est-à-dire la résistance contre laquelle le ventricule doit éjecter le sang. Le cœur insuffisant, déjà en difficulté, se retrouve ainsi confronté à une charge de travail supplémentaire, ce qui accentue encore la baisse de débit cardiaque. Cette situation peut être comparée à une pompe déjà défaillante à laquelle on demanderait de pousser l’eau dans des tuyaux de plus en plus resserrés : l’efficacité chute brutalement.
Sur le plan clinique, cette redistribution hémodynamique se traduit par des extrémités froides, un temps de recoloration capillaire prolongé, une marbrure cutanée et parfois une oligurie. Ces signes de mauvaise perfusion périphérique doivent alerter car ils témoignent d’une hypoperfusion systémique, étape avancée de la décompensation cardiaque aiguë et facteur de mauvais pronostic à court terme.
Symptômes respiratoires précoces de la décompensation
Les premiers symptômes d’une décompensation cardiaque sont souvent respiratoires. Ils reflètent l’élévation progressive des pressions dans la circulation pulmonaire et l’accumulation de liquide dans les alvéoles. Savoir les reconnaître, chez soi ou chez un proche, est essentiel pour consulter avant l’installation d’un oedème aigu du poumon.
Contrairement à une simple « fatigue » liée à l’âge, la dyspnée d’effort, la gêne respiratoire nocturne ou la toux persistante sont des signaux d’alerte. Vous vous essoufflez plus vite qu’avant en montant les escaliers ou en portant vos courses ? Vous devez ajouter un oreiller pour dormir ? Ces modifications, même discrètes, justifient une évaluation médicale à la recherche d’une décompensation cardiaque débutante.
Dyspnée d’effort progressive selon la classification NYHA
La dyspnée d’effort est le symptôme cardinal de l’insuffisance cardiaque et de sa décompensation. Pour la quantifier, les cardiologues utilisent la classification NYHA (New York Heart Association), qui distingue quatre stades cliniques en fonction de la tolérance à l’effort. Cette gradation aide à suivre l’évolution de la maladie et à identifier précocement une aggravation.
Au stade NYHA I, le patient ne ressent pas de limitation à l’effort habituel. Au stade NYHA II, une gêne apparaît pour des efforts modérés (monter un étage, marcher rapidement). Le stade NYHA III correspond à une limitation marquée : des activités simples comme s’habiller, faire son lit ou marcher quelques dizaines de mètres entraînent un essoufflement important. Enfin, au stade NYHA IV, les symptômes sont présents au repos, avec une dyspnée permanente.
Dans le contexte d’une décompensation cardiaque aiguë, on observe souvent un passage rapide d’un stade à l’autre en quelques jours, voire en quelques heures. Un patient auparavant NYHA II qui devient soudainement NYHA III ou IV présente un signe d’alerte majeur nécessitant une évaluation urgente. La progression de cette dyspnée d’effort doit donc être systématiquement interrogée lors des consultations de suivi.
Orthopnée nocturne et dyspnée paroxystique nocturne
L’orthopnée désigne la survenue ou l’aggravation de la dyspnée en position allongée. Elle est typiquement soulagée par le fait de se redresser ou de dormir avec plusieurs oreillers. Ce symptôme résulte de la redistribution des liquides vers le thorax en décubitus, augmentant la pression dans les capillaires pulmonaires et la congestion alvéolaire.
La dyspnée paroxystique nocturne, quant à elle, correspond à des crises soudaines d’essoufflement survenant au cours de la nuit, souvent 1 à 3 heures après l’endormissement. Le patient se réveille en sursaut, avec une sensation d’étouffement, parfois accompagnée d’une toux sèche ou d’angoisse, et doit se mettre assis ou se lever pour respirer plus librement. Ces épisodes récurrents traduisent une décompensation cardiaque en cours.
Orthopnée et dyspnée paroxystique nocturne sont très spécifiques de l’insuffisance cardiaque gauche. Si vous constatez que vous ne pouvez plus dormir à plat, que vous empilez les oreillers ou que vous êtes obligé de dormir dans un fauteuil, il ne s’agit pas d’un simple « regain de reflux gastrique » ou de vieillissement : c’est un symptôme respiratoire majeur de décompensation cardiaque qui impose une consultation rapide.
Toux sèche persistante avec expectoration mousseuse rosée
La toux est un symptôme fréquemment négligé dans l’insuffisance cardiaque. Pourtant, une toux sèche persistante, surtout nocturne, peut être le reflet d’une congestion pulmonaire progressive liée à l’augmentation des pressions capillaires pulmonaires. Elle survient en position allongée, obligeant parfois le patient à se redresser pour calmer la quinte.
Lorsque la décompensation cardiaque s’aggrave, cette toux peut s’accompagner d’expectorations mousseuses, parfois teintées de sang (rosées), témoignant d’un oedème aigu du poumon débutant. Cette mousse rosée correspond au mélange de liquide oedémateux et de petites quantités de sang extravasé dans les alvéoles. Ce tableau clinique, souvent associé à une détresse respiratoire aiguë, représente une urgence vitale.
Il est important de ne pas confondre cette toux de décompensation cardiaque avec une bronchite chronique ou une infection respiratoire banale, en particulier chez les fumeurs ou les patients BPCO. Une toux qui s’aggrave rapidement, associée à un essoufflement croissant, doit faire suspecter une origine cardiaque et conduire à une consultation sans délai, surtout en cas d’insuffisance cardiaque connue.
Diminution de la tolérance à l’exercice et fatigue inexpliquée
La fatigue inhabituelle, souvent qualifiée d' »asthénie », est un symptôme fréquent mais volontiers sous-estimé de la décompensation cardiaque. Elle traduit la baisse du débit cardiaque et la diminution de l’oxygénation des muscles périphériques. Le patient ne parvient plus à réaliser des tâches quotidiennes aussi facilement qu’auparavant : faire ses courses, jardiner, marcher en terrain plat deviennent pénibles.
Cette diminution de la tolérance à l’exercice peut s’installer progressivement, mais toute aggravation rapide sur quelques jours doit alerter. Chez les personnes âgées, elle se manifeste parfois par une simple perte d’autonomie, des chutes répétées ou un désintérêt pour les activités habituelles, facilement attribués à tort au vieillissement ou à une dépression. En réalité, il s’agit souvent des premiers signes d’une décompensation cardiaque débutante.
Poser la question « Qu’êtes-vous encore capable de faire aujourd’hui que vous faisiez facilement il y a un mois ? » permet souvent de mettre en évidence cette fatigue inexpliquée. Si la réponse témoigne d’une réduction nette du périmètre de marche ou des activités quotidiennes, une évaluation cardiologique s’impose pour écarter une décompensation cardiaque aiguë.
Manifestations cardiovasculaires spécifiques
Au-delà des symptômes respiratoires et de la fatigue, la décompensation cardiaque s’accompagne de signes cardiovasculaires spécifiques. Certains sont ressentis par le patient, comme les palpitations ou les malaises, d’autres sont objectivés par le clinicien lors de l’examen physique. Ensemble, ils permettent d’affiner le diagnostic et d’évaluer la gravité de l’épisode aigu.
Apprendre à reconnaître ces manifestations cardiaques, même de façon simplifiée, peut vous aider à mieux décrire vos symptômes au médecin et à accélérer la prise en charge. Car dans la décompensation cardiaque, chaque détail compte : une tachycardie persistante, une tension artérielle qui chute ou des extrémités froides sont autant de signaux d’urgence.
Tachycardie sinusale compensatrice et palpitations
La tachycardie sinusale est une réponse compensatrice classique à la baisse du débit cardiaque. En augmentant sa fréquence, le cœur tente de maintenir un débit minute suffisant malgré une contraction moins efficace. Une fréquence cardiaque au repos supérieure à 100 battements par minute, en dehors de toute fièvre ou agitation, doit donc alerter chez un patient insuffisant cardiaque.
Cliniquement, cette tachycardie se manifeste souvent par des palpitations, c’est-à-dire la perception anormale de ses propres battements cardiaques. Le patient décrit un cœur qui « bat vite », « cogne dans la poitrine » ou « s’emballe », parfois accompagné d’une sensation d’oppression thoracique ou d’angoisse. Ces palpitations sont d’autant plus inquiétantes qu’elles s’associent à un essoufflement ou à des vertiges.
Il est important de distinguer cette tachycardie sinusale compensatrice des troubles du rythme supraventriculaires ou ventriculaires (comme la fibrillation auriculaire rapide), qui peuvent également déclencher ou aggraver une décompensation cardiaque. Dans tous les cas, la survenue brutale de palpitations chez un patient insuffisant cardiaque justifie un électrocardiogramme rapide et, en cas de malaise associé, une prise en charge en urgence.
Hypotension artérielle avec pression pulsée diminuée
L’hypotension artérielle est un signe tardif mais majeur de gravité dans la décompensation cardiaque aiguë. Elle traduit une incapacité du cœur à maintenir une pression artérielle suffisante pour perfuser correctement les organes vitaux. On parle généralement d’hypotension lorsque la pression artérielle systolique est inférieure à 90 mmHg, ou en cas de chute de plus de 40 mmHg par rapport aux valeurs habituelles.
Un élément particulièrement important est la diminution de la pression pulsée, c’est-à-dire la différence entre la pression systolique et la pression diastolique. Une pression pulsée étroite (par exemple 90/70 mmHg) traduit une baisse du volume d’éjection systolique, typique du choc cardiogénique. Le patient peut alors présenter des vertiges, des malaises, une confusion, voire une syncope.
Pour un patient insuffisant cardiaque, la survenue de chiffres tensionnels habituellement « trop bas » ne doit jamais être banalisée, même en l’absence de symptôme majeur. Si vous êtes traité pour hypertension et que votre tension chute brutalement, accompagnée de fatigue intense ou d’étourdissements, il peut s’agir d’un signe de décompensation cardiaque et non d’une « bonne nouvelle ». Dans ce contexte, une consultation médicale urgente s’impose.
Galop B3 et souffle de régurgitation mitrale fonctionnelle
À l’auscultation cardiaque, le médecin peut percevoir des bruits supplémentaires très évocateurs d’insuffisance cardiaque décompensée. Le galop B3, troisième bruit cardiaque survenant en début de diastole, est typique d’une élévation des pressions de remplissage ventriculaire et d’une distension du ventricule gauche. Il donne au rythme cardiaque un aspect « martelé » rappelant le trot d’un cheval, d’où son nom de galop.
Un autre signe fréquent est l’apparition ou l’aggravation d’un souffle systolique d’insuffisance mitrale fonctionnelle. Dans le contexte de dilatation du ventricule gauche et de l’anneau mitral, les valvules mitrales se ferment imparfaitement, laissant refluer une partie du sang vers l’oreillette gauche à chaque contraction. Ce reflux accentue encore les pressions dans la circulation pulmonaire et participe à la dyspnée.
Bien que ces signes ne soient pas perceptibles par le patient lui-même, ils renforcent fortement la suspicion clinique de décompensation cardiaque aiguë. Ils justifient la réalisation rapide d’une échocardiographie, qui confirmera la présence d’une dilatation ventriculaire, d’une élévation des pressions de remplissage et éventuellement d’une fuite mitrale significative nécessitant un ajustement thérapeutique.
Pouls alternant et temps de recoloration capillaire prolongé
Le pouls alternant est un signe clinique plus subtil, mais très spécifique d’une dysfonction systolique sévère. Il se caractérise par une alternance régulière de battements forts et faibles au niveau radial, malgré un rythme cardiaque constant. Ce phénomène reflète une variation battement par battement du volume d’éjection, conséquence d’un myocarde épuisé et très altéré.
Le temps de recoloration capillaire, évalué en comprimant brièvement le lit unguéal ou la pulpe d’un doigt avant de relâcher, permet d’apprécier la perfusion périphérique. Un temps supérieur à 3 secondes traduit une hypoperfusion cutanée liée à la vasoconstriction périphérique et à la baisse du débit cardiaque. Associé à des extrémités froides et moites, il témoigne d’un état de choc en cours d’installation.
Ces signes de bas débit cardiaque, même s’ils sont purement cliniques et parfois difficiles à percevoir pour un non-médecin, ont une grande valeur pronostique. Ils doivent inciter les professionnels de santé à orienter rapidement le patient vers une structure hospitalière disposant d’une unité de soins intensifs cardiologiques, afin de mettre en place un traitement inotrope ou vasopresseur si nécessaire.
Signes congestifs systémiques et rétention hydrosodée
La décompensation cardiaque ne se limite pas aux poumons et au cœur : elle se manifeste aussi par des signes congestifs systémiques, liés à la rétention hydrosodée et à l’élévation des pressions veineuses. Cette congestion est particulièrement évidente dans l’insuffisance cardiaque droite, mais elle apparaît également dans les formes globales, fréquentes au stade avancé.
Vous avez remarqué que vos chevilles marquent la chaussette le soir, que vos chaussures sont plus serrées ou que votre ventre gonfle sans raison alimentaire ? Ces signes ne traduisent pas seulement une « mauvaise circulation » ou une alimentation trop riche : ils peuvent être le reflet direct d’une rétention d’eau liée à la décompensation cardiaque aiguë.
Les œdèmes périphériques constituent le signe le plus visible de cette rétention hydrosodée. Ils débutent classiquement au niveau des chevilles et des jambes chez le sujet ambulant, ou de la région sacrée chez le patient alité. La peau est tendue, luisante, et garde la marque du doigt lorsqu’on appuie (signe du godet). En quelques jours, ces œdèmes peuvent remonter jusqu’aux cuisses et à la paroi abdominale.
La prise de poids rapide est un indicateur très sensible de cette rétention de liquide. Un gain de 2 à 3 kg en moins d’une semaine, sans changement des apports caloriques, doit être considéré comme un signal d’alarme. C’est pourquoi la pesée quotidienne est recommandée chez tout patient insuffisant cardiaque : elle permet de détecter une décompensation débutante parfois avant même l’apparition des œdèmes cliniques.
La congestion systémique peut également toucher le foie, entraînant une hépatomégalie douloureuse, une gêne sous-costale droite et parfois une ascite (accumulation de liquide dans la cavité abdominale). Ces manifestations digestives (satiété précoce, nausées, perte d’appétit) participent à la dénutrition fréquente des patients insuffisants cardiaques décompensés et aggravent encore leur pronostic.
Critères d’hospitalisation urgente selon les recommandations ESC
Face à une suspicion de décompensation cardiaque aiguë, la question cruciale est la suivante : à partir de quel moment faut-il hospitaliser le patient en urgence ? Les recommandations de la Société Européenne de Cardiologie (ESC) fournissent des critères précis pour guider cette décision et éviter toute perte de chance.
De manière générale, toute décompensation cardiaque aiguë nécessitant une oxygénothérapie, une perfusion intraveineuse de diurétiques ou une surveillance hémodynamique étroite justifie une hospitalisation. Mais certains signes imposent une prise en charge en unité de soins intensifs cardiologiques ou en réanimation, compte tenu du risque élevé de choc cardiogénique ou d’arrêt cardiaque.
- Signes de détresse respiratoire aiguë : tachypnée > 30/min, utilisation des muscles respiratoires accessoires, saturation en oxygène < 90% malgré oxygène, oedème aigu du poumon franc.
- Signes d’hypoperfusion : hypotension artérielle (PAS < 90 mmHg), marbrures, temps de recoloration capillaire > 3 secondes, confusion, oligurie (< 0,5 ml/kg/h).
- Douleur thoracique suspecte d’un syndrome coronarien aigu, trouble du rythme ventriculaire grave ou bradycardie extrême (< 40 bpm) associée à un malaise.
- Échec du traitement ambulatoire : persistance ou aggravation de la dyspnée et de la congestion malgré un ajustement des diurétiques oraux sur 24-48 heures.
En pratique, dès qu’un de ces critères est présent, il est recommandé d’appeler le SAMU (15) plutôt que de se rendre par ses propres moyens aux urgences. Pour les patients insuffisants cardiaques suivis en ambulatoire, un plan d’action personnalisé incluant des consignes claires en cas de prise de poids rapide, de dyspnée ou de malaise permet d’anticiper ces situations et d’éviter les retards de prise en charge.
Biomarqueurs diagnostiques NT-proBNP et troponines cardiaques
Les biomarqueurs sanguins occupent désormais une place centrale dans le diagnostic et la stratification du risque au cours de la décompensation cardiaque aiguë. Parmi eux, le NT-proBNP et les troponines cardiaques sont les plus utilisés en pratique clinique, en complément de l’examen clinique et des examens d’imagerie.
Le NT-proBNP (N-terminal pro-B-type natriuretic peptide) est un peptide natriurétique sécrété par les ventricules en réponse à l’augmentation de la pression et de l’étirement de leurs parois. Plus la pression intracardiaque est élevée, plus sa concentration sanguine augmente. Ainsi, des taux élevés de NT-proBNP soutiennent fortement le diagnostic d’insuffisance cardiaque décompensée chez un patient présentant une dyspnée aiguë.
Des seuils spécifiques ont été proposés selon l’âge pour interpréter ce biomarqueur. Chez un patient de moins de 50 ans, un NT-proBNP inférieur à 300 pg/mL rend très improbable une décompensation cardiaque aiguë. Chez le sujet âgé (> 75 ans), les valeurs de référence sont plus élevées, mais un taux supérieur à 1800 pg/mL est fortement évocateur. À l’inverse, un NT-proBNP normal oriente plutôt vers une cause respiratoire non cardiaque de la dyspnée.
Les troponines cardiaques (TnI, TnT) sont des marqueurs très sensibles de souffrance myocardique. Leur élévation n’est pas spécifique de l’infarctus du myocarde : elles peuvent également augmenter lors d’une décompensation cardiaque sévère, en raison de la congestion, de l’hypoperfusion et de la tension pariétale accrue. Cependant, une élévation franche et dynamique des troponines doit toujours faire suspecter un syndrome coronarien aigu associé, nécessitant une stratégie thérapeutique spécifique.
En résumé, NT-proBNP et troponines sont des outils précieux pour confirmer le diagnostic de décompensation cardiaque aiguë, en évaluer la sévérité et guider la prise en charge. Utilisés de façon judicieuse, ils permettent d’éviter des hospitalisations inutiles chez les patients sans insuffisance cardiaque, tout en identifiant rapidement ceux qui nécessitent une prise en charge spécialisée et intensive.