Les angiomes rubis, ces mystérieuses petites taches rouges qui apparaissent progressivement sur notre peau, intriguent autant qu’ils inquiètent. Ces formations vasculaires bénignes, souvent appelées taches cerise ou points rubis, touchent plus de 75% des adultes de plus de 40 ans. Leur couleur rouge caractéristique, qui évoque celle de la pierre précieuse, résulte d’une prolifération anormale des capillaires sanguins dans les couches superficielles de la peau. Bien que totalement inoffensifs, ces angiomes peuvent générer une gêne esthétique significative, particulièrement lorsqu’ils se multiplient sur le tronc, le visage ou les membres supérieurs. Comprendre leur mécanisme de formation, leurs causes multiples et les options thérapeutiques disponibles permet d’adopter une approche éclairée face à ces manifestations dermatologiques communes mais souvent mal comprises.
Angiomes rubis : identification dermatologique et mécanismes de formation vasculaire
Caractéristiques histopathologiques des hémangiomes capillaires superficiels
L’angiome rubis présente une architecture histologique distinctive qui le différencie des autres lésions vasculaires cutanées. Au niveau microscopique, on observe une prolifération de capillaires sanguins dilatés dans le derme papillaire et réticulaire superficiel. Ces vaisseaux, tapissés d’un endothélium mature et fonctionnel, sont organisés en structures lobulaires caractéristiques. La paroi vasculaire demeure intacte, expliquant pourquoi ces lésions ne saignent spontanément que très rarement.
L’examen histopathologique révèle également la présence d’un stroma conjonctif lâche entourant les capillaires dilatés. Cette matrice extracellulaire, riche en acide hyaluronique et en collagène de type IV, contribue à maintenir la structure tridimensionnelle de l’angiome. Les cellules endothéliales présentent une activité mitotique réduite, confirmant le caractère bénin et stable de ces formations vasculaires une fois constituées.
Prolifération endothéliale et dilatation des capillaires dermiques
Le processus de formation des angiomes rubis implique une cascade complexe d’événements cellulaires et moléculaires. La prolifération endothéliale initiale résulte d’un déséquilibre entre les facteurs pro-angiogéniques et anti-angiogéniques au niveau local. Cette perturbation de l’homéostasie vasculaire entraîne une activation aberrante des cellules endothéliales, qui perdent leur capacité de régulation normale de la croissance vasculaire.
La dilatation progressive des capillaires s’accompagne d’une modification de leur perméabilité. Les jonctions intercellulaires endothéliales deviennent plus lâches, permettant une extravasation contrôlée de plasma et de cellules sanguines. Ce phénomène contribue à l’aspect rouge-violacé caractéristique de l’angiome et explique pourquoi la pression exercée sur la lésion provoque un blanchiment temporaire suivi d’un retour rapide de la coloration.
Différenciation avec les télangiectasies et les pétéchies cutanées
La distinction diagnostique entre angiomes rubis et autres lésions vasculaires repose sur plusieurs critères morphologiques précis. Les télangiectasies se présentent sous forme de dilatations capillaires linéaires ou ramifiées, souvent regroup
ées, et restent généralement au niveau de l’épiderme sans véritable relief palpable. Les pétéchies cutanées, quant à elles, correspondent à de minuscules extravasations sanguines intradermiques, de couleur rouge sombre à violacée, qui ne s’effacent pas à la pression digitale. Elles sont le plus souvent secondaires à un trouble de la coagulation, à une fragilité capillaire systémique ou à un traumatisme local.
À l’inverse, l’angiome rubis se présente sous forme de papule bien circonscrite, arrondie, parfois légèrement bombée, d’un rouge vif homogène. Sa particularité clinique réside dans le blanchiment à la vitropression (pression avec une languette transparente ou un simple doigt) avec réapparition rapide de la couleur dès que la pression cesse. Cette caractéristique simple, que vous pouvez parfois vérifier vous-même, aide le médecin à distinguer ces points rubis des éruptions hémorragiques plus préoccupantes.
Facteurs génétiques et mutation du gène GNAQ dans l’angiogenèse
Si la plupart des angiomes rubis apparaissent de façon dite « sporadique », des travaux récents suggèrent l’existence de déterminants génétiques qui modulent la susceptibilité individuelle. Parmi eux, le gène GNAQ, déjà impliqué dans certaines malformations vasculaires congénitales et dans les angiomes plans, suscite un intérêt croissant. Des mutations somatiques activatrices de GNAQ pourraient perturber les voies de signalisation intracellulaire contrôlant la prolifération et la maturation des cellules endothéliales.
Concrètement, une altération de GNAQ peut favoriser une angiogenèse désorganisée, un peu comme un feu de signalisation défectueux qui laisserait passer trop de voitures en même temps à un carrefour. Dans la peau, ce « dysfonctionnement du feu rouge » se traduit par la formation de micro-amas vasculaires qui donneront naissance aux fameuses taches rubis. Toutefois, il est important de souligner que, dans l’état actuel des connaissances, ces mutations restent limitées à la lésion et ne s’accompagnent pas d’un risque connu de maladie systémique grave.
Des études familiales ont montré que certains patients présentent une concentration plus importante d’angiomes rubis pour un âge donné, suggérant une susceptibilité héréditaire polygénique. Néanmoins, le profil génétique précis reste encore en cours d’exploration. Pour vous, cela signifie qu’avoir plusieurs membres d’une même famille porteurs de nombreux points rubis n’est pas rare, et que cette « prédisposition familiale » n’est pas en soi un motif d’inquiétude, dès lors que l’aspect clinique des lésions reste typique.
Étiologie multifactorielle des angiomes cherry : hormones et vieillissement cutané
Impact des œstrogènes et progestérone sur la néovascularisation dermique
Les hormones sexuelles, en particulier les œstrogènes et la progestérone, jouent un rôle central dans la modulation de la microcirculation cutanée. Les variations hormonales importantes – grossesse, prise de contraception orale, traitements hormonaux substitutifs – peuvent favoriser la néovascularisation dermique, c’est-à-dire la formation de nouveaux capillaires dans la peau. Vous avez peut-être constaté l’apparition de nouvelles taches rubis ou l’accentuation de lésions préexistantes pendant une grossesse : cette observation clinique est loin d’être anecdotique.
Les œstrogènes augmentent l’expression de facteurs pro-angiogéniques comme le VEGF (Vascular Endothelial Growth Factor) et modifient la réactivité des cellules endothéliales. La progestérone, quant à elle, influence le tonus vasculaire et la perméabilité des parois capillaires. Le résultat, au niveau cutané, est une microvascularisation plus dense et plus réactive, qui peut favoriser l’émergence d’angiomes cherry chez les personnes génétiquement prédisposées. Cela explique pourquoi ces petites taches rouges sont plus fréquentes chez les femmes à certaines périodes de leur vie hormonale.
Il est cependant important de rappeler que la présence d’angiomes rubis n’est pas un indicateur direct de dérèglement hormonal pathologique. Dans la très grande majorité des cas, ils s’intègrent dans le cadre d’un vieillissement cutané normal et d’une réponse physiologique à des variations hormonales naturelles ou thérapeutiques. Néanmoins, en cas d’apparition très rapide et massive de lésions vasculaires, un avis médical est recommandé pour éliminer une pathologie sous-jacente plus rare, notamment hépatique ou endocrinienne.
Photovieillissement et dégradation du collagène de type I et III
Outre les hormones, le soleil est un acteur clé dans l’apparition des rubis sur la peau. Le photovieillissement, conséquence cumulative des expositions aux rayons UV, entraîne une altération progressive des fibres de collagène de type I et III et des fibres élastiques du derme. Imaginez le derme comme un matelas dense et bien structuré : au fil des années, les UV « cassent » les ressorts, rendant le support moins homogène et plus fragile. Les capillaires, moins bien soutenus, ont alors tendance à se dilater et à se regrouper.
Cette dégradation du collagène s’accompagne également d’une augmentation du stress oxydatif et de médiateurs inflammatoires locaux. L’ensemble de ces facteurs crée un environnement propice à l’expansion des structures vasculaires déjà existantes. C’est l’une des raisons pour lesquelles on observe davantage d’angiomes rubis sur les zones traditionnellement exposées au soleil, comme le décolleté, les épaules ou le dos des mains. À l’échelle d’une vie, quelques coups de soleil répétés peuvent donc contribuer, silencieusement, à la multiplication de ces petites taches rouges.
La bonne nouvelle, c’est qu’une photoprotection rigoureuse (crème solaire à large spectre, vêtements, évitement des heures d’ensoleillement maximal) permet de limiter ce processus de photovieillissement. Même si elle ne fait pas disparaître les points rubis déjà installés, cette stratégie peut réduire le rythme d’apparition de nouvelles lésions et préserver globalement la qualité de votre peau. En d’autres termes, protéger votre peau du soleil, c’est aussi protéger votre microcirculation cutanée.
Rôle du facteur de croissance endothélial vasculaire (VEGF)
Le VEGF est l’un des principaux « chefs d’orchestre » de l’angiogenèse, c’est-à-dire de la formation de nouveaux vaisseaux sanguins à partir de capillaires préexistants. Dans les angiomes rubis, on observe une surexpression locale de ce facteur, qui stimule la prolifération et la survie des cellules endothéliales. Sous l’effet du VEGF, les capillaires se multiplient et se dilatent, formant ces petites structures nodulaires très vascularisées que l’on voit en surface.
De nombreux stimuli peuvent augmenter la production de VEGF dans la peau : hypoxie locale, microtraumatismes répétés, inflammation chronique de bas grade, variations hormonales, mais aussi vieillissement intrinsèque. On peut comparer le VEGF à un engrais puissant pour les vaisseaux : lorsqu’il est trop abondant dans une zone, il va favoriser une « pousse » vasculaire excessive, qui se traduira cliniquement par un angiome cherry. Ce mécanisme reste localisé et strictement bénin, mais il explique la tendance des angiomes à apparaître progressivement avec l’âge.
La compréhension de ce rôle central du VEGF ouvre des pistes de recherche pour des approches thérapeutiques ciblées, notamment topiques, même si, à ce jour, le traitement de référence des angiomes rubis reste le laser vasculaire. Pour vous, retenir le rôle du VEGF, c’est surtout comprendre que ces taches rouges résultent d’un dérèglement discret mais très localisé des signaux de croissance vasculaire, plutôt que d’une « maladie du sang » ou d’un problème circulatoire généralisé.
Prédisposition héréditaire et transmission autosomique dominante
Certaines familles présentent un nombre particulièrement élevé d’angiomes rubis, parfois dès un âge relativement jeune. Dans ces cas, les études génétiques suggèrent un mode de transmission autosomique dominant : en d’autres termes, il suffit d’hériter d’une seule copie du gène « prédisposant » d’un des parents pour être plus susceptible de développer ces lésions au cours de la vie. Cette transmission explique pourquoi vous pouvez retrouver, au sein d’une même lignée, plusieurs générations avec des « points rubis » très marqués.
Il est important de souligner que cette prédisposition héréditaire concerne principalement le nombre et la précocité des angiomes, mais n’augmente pas le risque de transformation maligne. Même dans ces formes familiales, les lésions restent bénignes et stables. L’expressivité de ce trait génétique est par ailleurs très variable : au sein d’une même fratrie, certains individus peuvent présenter de très nombreux angiomes cherry, tandis que d’autres n’en auront que quelques-uns.
Dans la pratique, la reconnaissance de cette dimension héréditaire permet surtout de rassurer les patients : oui, il est fréquent que « tout le monde dans la famille » en ait, et non, cela ne signifie pas pour autant qu’il existe une maladie grave sous-jacente. Elle incite également à une surveillance dermatologique plus attentive en cas de lésions atypiques, afin de ne pas tout attribuer systématiquement à la simple prédisposition familiale.
Diagnostic différentiel dermatoscopique et examens complémentaires
Critères dermatoscopiques : pattern homogène et lacunes rouges
La dermatoscopie, ou dermoscopie, est un outil incontournable pour affiner le diagnostic d’une lésion rouge douteuse. À l’aide d’un dermatoscope, le dermatologue visualise la structure interne de l’angiome rubis avec un grossissement et une illumination spécifiques. Le pattern typique associe des lacunes rouges ou rouge-violacé bien délimitées, homogènes, séparées par de fines cloisons plus claires correspondant au stroma conjonctif. Cet aspect en « îlots rouges » est particulièrement évocateur des angiomes cherry.
Contrairement aux télangiectasies, qui présentent un réseau linéaire ou arborisé de vaisseaux, l’angiome rubis montre des zones arrondies ou ovalaires remplies de sang. De plus, il ne présente pas les structures pigmentaires complexes que l’on peut observer dans les lésions mélanocytaires (nævus, mélanome). La dermatoscopie permet ainsi, dans la plupart des cas, de confirmer le caractère bénin de la lésion en quelques secondes, sans recourir à une biopsie.
Pour vous, l’intérêt de cet examen est double : il évite des prélèvements inutiles sur des zones visibles (visage, décolleté) et permet de gagner en sérénité lorsqu’un angiome rubis présente une forme ou une couleur un peu inhabituelle. Si votre dermatologue sort un petit appareil lumineux pour examiner de près votre « point rubis », c’est précisément pour rechercher ces critères dermatoscopiques rassurants.
Biopsie cutanée et analyse immunohistochimique CD31 positive
Dans la grande majorité des cas, l’aspect clinique et dermatoscopique suffit largement au diagnostic. La biopsie cutanée est réservée aux situations atypiques : lésion rapidement évolutive, forme irrégulière, ulcération, saignements répétés ou doute diagnostique avec une tumeur cutanée maligne. Le prélèvement consiste à retirer un petit fragment de peau sous anesthésie locale, qui sera ensuite analysé au microscope par un anatomopathologiste.
Sur le plan immunohistochimique, les cellules endothéliales des angiomes rubis expriment fortement des marqueurs vasculaires tels que CD31 et CD34, confirmant leur origine vasculaire bénigne. L’absence de marqueurs de prolifération intense (comme Ki-67 élevé) et l’architecture régulière de la lésion permettent de la distinguer d’angiomes plus agressifs ou de certaines tumeurs vasculaires rares. Ce « profil immunologique » vient en complément de l’étude histologique classique, un peu comme une carte d’identité moléculaire de la lésion.
Il est rassurant de savoir qu’en cas de doute, la biopsie apporte généralement une réponse claire et définitive. Pour le patient, la procédure est simple, rapide et peu douloureuse, mais elle n’est pas systématique, précisément pour éviter des cicatrices inutiles lorsqu’un angiome rubis typique est en jeu.
Échographie cutanée haute fréquence pour l’évaluation vasculaire
L’échographie cutanée haute fréquence est un examen d’imagerie non invasif qui permet de visualiser la structure de la peau et des vaisseaux situés dans le derme et l’hypoderme. Dans le cadre des angiomes rubis, elle est rarement nécessaire, mais peut être utile pour caractériser des lésions profondes ou volumineuses, ou pour différencier un angiome superficiel d’une malformation vasculaire plus complexe. Les sondes haute fréquence (15–20 MHz et plus) offrent une résolution suffisante pour analyser la microarchitecture vasculaire.
Sur les images échographiques, l’angiome rubis apparaît généralement comme une structure hypoéchogène bien limitée, correspondant à un enchevêtrement de petits vaisseaux. L’ajout du mode Doppler permet parfois de visualiser le flux sanguin à l’intérieur de la lésion, confirmant sa nature vasculaire. À la différence des tumeurs solides, l’angiome ne présente pas de composante tissulaire dense ni d’infiltration des plans profonds.
Dans un contexte de médecine esthétique avancée, l’échographie peut aussi être utilisée pour planifier certains traitements, par exemple lorsque l’on associe un laser vasculaire à d’autres techniques sur une même zone. Pour vous, l’essentiel à retenir est que cet examen reste un outil complémentaire relativement confidentiel, réservé à quelques indications ciblées et non une étape systématique du bilan des points rubis.
Distinction avec le mélanome amélanotique et le carcinome basocellulaire
Le principal enjeu du diagnostic différentiel est de ne pas méconnaître une lésion maligne rougeâtre qui pourrait initialement ressembler à un angiome rubis. Le mélanome amélanotique, en particulier, se présente parfois sous forme de papule rosée ou rouge, dépourvue de pigment noir, ce qui peut prêter à confusion. Toutefois, il s’accompagne souvent de signes d’alerte : asymétrie marquée, contours irréguliers, modification rapide de la taille, saignements spontanés ou douleur.
Le carcinome basocellulaire, tumeur cutanée la plus fréquente, peut également adopter une teinte rouge ou perlée avec de fins vaisseaux en surface. Contrairement à l’angiome cherry, il tend à s’ulcérer au centre, à s’étendre progressivement et à présenter des bords surélevés, parfois nacrés. La dermatoscopie permet généralement de mettre en évidence des structures caractéristiques (nodules, vaisseaux arborisés, zones translucides) absentes dans l’angiome rubis.
En pratique, tout point rouge cutané qui change rapidement d’aspect, devient douloureux, se met à saigner de façon répétée ou présente une forme très irrégulière doit motiver une consultation. Mieux vaut consulter pour un angiome bénin que de laisser évoluer, par excès de confiance, une tumeur cutanée potentiellement grave. Votre dermatologue, en combinant examen clinique, dermatoscopie et, si besoin, biopsie, tranchera avec précision.
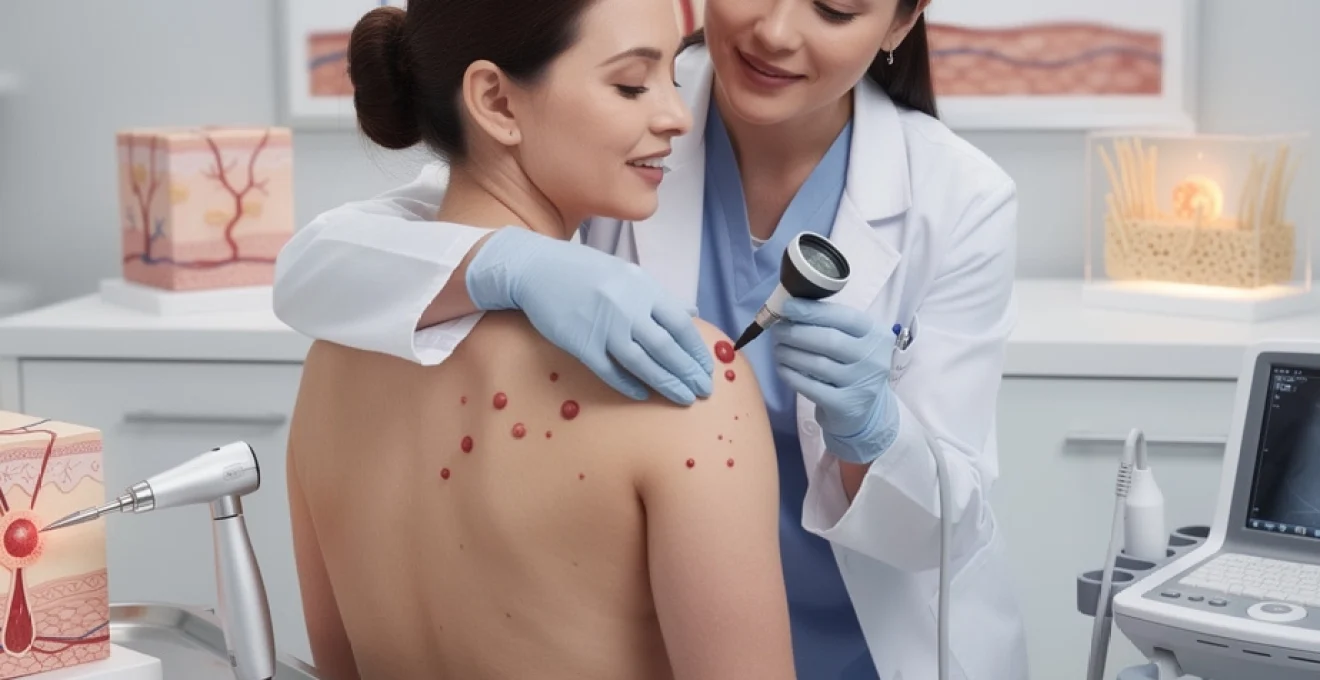
Thérapies ablatives laser et techniques de destruction thermique
Le traitement de référence des angiomes rubis repose aujourd’hui sur les thérapies par laser vasculaire, qui visent à détruire sélectivement les vaisseaux dilatés responsables de la tache rouge, tout en préservant au maximum la peau environnante. Le principe est celui de la photo-thermolyse sélective : une longueur d’onde spécifique est absorbée préférentiellement par l’hémoglobine contenue dans les capillaires, entraînant leur coagulation et leur résorption progressive. Vous pouvez imaginer le laser comme un rayon de lumière « guidé » qui chauffe l’intérieur du vaisseau sans brûler les tissus voisins.
Plusieurs types de lasers sont utilisés selon la profondeur et le diamètre des vaisseaux : laser à colorant pulsé (PDL), laser KTP (532 nm), laser Nd:YAG (1064 nm) ou lumière pulsée intense (IPL) de dernière génération. Chaque technologie présente un profil d’absorption et de pénétration propre, ce qui permet d’adapter le traitement à la localisation (visage, tronc, membres) et au phototype du patient. Dans la majorité des cas, une à trois séances, espacées de quelques semaines, suffisent pour obtenir une disparition quasi complète des taches rubis ciblées.
La séance de laser dure généralement moins de 15 minutes, selon le nombre de lésions à traiter. La douleur ressentie est modérée, souvent décrite comme un claquement d’élastique sur la peau, parfois atténuée par un système de refroidissement intégré ou l’application préalable d’une crème anesthésiante. Après le traitement, l’angiome peut foncer, prendre un aspect violacé ou croûteux pendant quelques jours avant de s’estomper progressivement. Il est recommandé d’éviter l’exposition solaire sur la zone traitée dans les deux semaines suivant la séance, afin de limiter le risque de tache pigmentaire résiduelle.
Les angiomes rubis traités au laser disparaissent généralement de façon définitive, mais de nouveaux points peuvent apparaître ailleurs au fil des années, en lien avec l’âge et les facteurs individuels.
Des techniques alternatives de destruction thermique, comme l’électrocoagulation ou la cryothérapie (azote liquide), peuvent être proposées dans certains contextes, notamment lorsqu’un accès au laser n’est pas possible. Elles sont toutefois moins sélectives, parfois plus douloureuses et exposent à un risque cicatriciel plus important, en particulier sur le visage. Le choix de la méthode doit donc se faire après discussion avec le médecin, en tenant compte de vos priorités esthétiques, de votre phototype et de la localisation des angiomes.
Surveillance dermatologique et prévention de la transformation maligne
Une question revient souvent en consultation : un angiome rubis peut-il « tourner » en cancer de la peau ? Les données scientifiques actuelles sont très rassurantes : la transformation maligne d’un angiome cherry est exceptionnelle, au point d’être considérée comme anecdotique. Ces lésions sont, par nature, stables et bénignes. Elles n’évoluent pas vers un mélanome, un carcinome basocellulaire ou toute autre tumeur maligne cutanée connue.
Faut-il pour autant renoncer à toute surveillance ? Pas tout à fait. Ce qui doit être surveillé, ce n’est pas tant la lésion elle-même que son comportement. Un angiome rubis qui change brutalement de taille, de forme, de couleur, qui s’ulcère ou saigne spontanément de façon répétée doit être réévalué, car il peut s’agir en réalité d’une autre entité clinique initialement confondue avec un point rubis. Adopter une attitude vigilante mais non anxieuse est ici la voie la plus raisonnable.
De manière générale, il est conseillé de réaliser un examen cutané complet chez un dermatologue tous les un à deux ans si vous présentez de multiples lésions pigmentées ou vasculaires, ou dès que vous remarquez un changement inhabituel sur votre peau. Cette surveillance globale permet de dépister précocement d’éventuelles tumeurs cutanées sans focaliser uniquement sur les angiomes cherry. Vous devenez ainsi acteur de votre santé cutanée, en apprenant à repérer les signaux qui doivent vous alerter.
En termes de prévention, il n’existe pas de stratégie spécifique pour empêcher l’apparition des rubis sur la peau, puisque leur étiologie est multifactorielle et largement liée au vieillissement naturel. Néanmoins, certaines mesures peuvent contribuer à limiter leur multiplication : photoprotection régulière, hygiène de vie équilibrée (alimentation riche en antioxydants, arrêt du tabac), prise en charge des pathologies hépatiques ou hormonales lorsque c’est indiqué. Ces mesures ne font pas disparaître les angiomes existants, mais elles participent au maintien global d’un environnement cutané plus sain.
Approches cosmétiques non invasives et camouflage dermatologique
Tout le monde n’a pas envie – ni besoin – de recourir au laser pour traiter des angiomes rubis. Lorsque la gêne est modérée ou que les lésions sont situées dans des zones facilement maquillables, les approches cosmétiques non invasives représentent une alternative intéressante. L’objectif n’est pas de faire disparaître la lésion, mais de la camoufler efficacement dans la vie quotidienne, en particulier lors d’événements où l’on souhaite se sentir pleinement à l’aise avec son image.
Les correcteurs de teint à forte couvrance, souvent formulés avec des pigments verts pour neutraliser la rougeur, peuvent masquer de façon très efficace les petits points rubis sur le visage ou le décolleté. Ils s’appliquent localement, en tapotant, avant le fond de teint, et tiennent généralement toute la journée s’ils sont bien fixés avec une poudre. Pour le corps, des produits de type « fond de teint corps » ou crèmes teintées haute couvrance permettent de dissimuler les angiomes sur les bras, les jambes ou le thorax, en particulier lorsque vous portez des vêtements plus découverts.
Certains laboratoires dermatologiques proposent également des gammes de maquillage correcteur spécifiquement conçues pour les peaux sujettes aux rougeurs (couperose, rosacée, angiomes). Ces produits sont non comédogènes, souvent enrichis en actifs apaisants et en filtres solaires, ce qui permet de concilier camouflage et protection cutanée. Demander conseil à votre dermatologue ou à un pharmacien spécialisé peut vous aider à choisir une formule adaptée à votre type de peau et à votre mode de vie.
Enfin, des soins topiques visant à renforcer la barrière cutanée et à améliorer la microcirculation (crèmes à base de vitamine K, flavonoïdes, antioxydants) peuvent être utilisés en complément, même s’ils n’ont pas démontré la capacité de faire régresser des angiomes rubis constitués. Pensez-les davantage comme un « terrain d’entretien » que comme un traitement curatif. En combinant ces stratégies cosmétiques avec, si vous le souhaitez, un traitement laser ciblé sur les lésions les plus gênantes, vous disposez d’un large éventail de solutions pour vivre plus sereinement avec ces petites taches rouges.