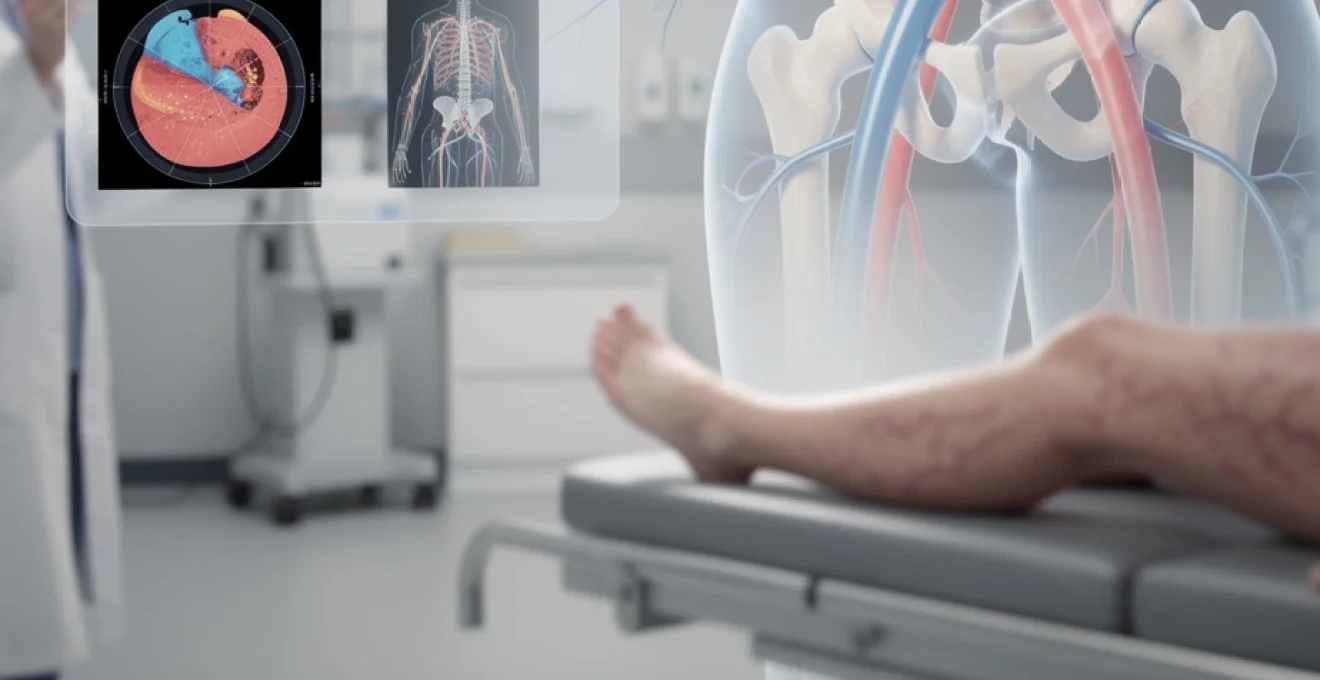
Le syndrome de Cockett, également désigné sous l’appellation syndrome de May-Thurner, constitue une pathologie vasculaire rare mais cliniquement significative qui touche principalement les femmes jeunes. Cette anomalie anatomique se caractérise par la compression de la veine iliaque commune gauche entre l’artère iliaque primitive droite et les structures osseuses vertébrales lombaires. Bien que souvent asymptomatique, cette compression peut entraîner des complications graves, notamment des thromboses veineuses profondes et des manifestations d’insuffisance veineuse chronique. L’incidence de ce syndrome, estimée entre 2 et 5% de la pathologie veineuse, nécessite une approche diagnostique et thérapeutique spécialisée pour optimiser la prise en charge des patients concernés.
Anatomie vasculaire et physiopathologie du syndrome de compression iliaque
Architecture veineuse pelvienne et confluence ilio-cave
L’organisation anatomique du système veineux pelvien présente une architecture complexe où les veines iliaques communes gauche et droite convergent pour former la veine cave inférieure. Cette confluence vasculaire se situe approximativement au niveau de la cinquième vertèbre lombaire, créant un carrefour critique pour le retour veineux des membres inférieurs. La veine iliaque commune gauche résulte de la jonction entre la veine iliaque externe, drainant le sang du membre inférieur gauche, et la veine iliaque interne, collectant la circulation veineuse des organes pelviens.
Cette configuration anatomique particulière place naturellement la veine iliaque commune gauche dans une position vulnérable, coincée entre les structures artérielles sus-jacentes et l’ossature vertébrale postérieure. La compréhension de cette topographie vasculaire s’avère fondamentale pour appréhender les mécanismes physiopathologiques du syndrome de Cockett et ses implications cliniques potentielles.
Mécanisme de compression artérielle sur la veine iliaque commune gauche
Le syndrome de May-Thurner résulte d’un conflit anatomique entre la veine iliaque commune gauche et l’artère iliaque commune droite. Cette dernière, possédant une structure pariétale plus rigide et une pression interne supérieure, exerce une contrainte mécanique sur la veine située en position sous-jacente. Cette compression s’accentue particulièrement en position orthostatique prolongée ou lors d’augmentation de la pression abdominale.
Les phénomènes hémodynamiques résultant de cette compression engendrent une stase veineuse progressive avec ralentissement du flux sanguin dans la veine comprimée. Cette perturbation circulatoire favorise l’activation de la cascade de coagulation et augmente significativement le risque thrombotique. L’intensité de la compression détermine largement la gravité des manifestations cliniques, variant d’une gêne fonctionnelle modérée à des complications thromboemboliques potentiellement létales.
Rôle de l’artère iliaque commune droite dans la genèse du syndrome
L’artère iliaque commune droite joue un rôle prépondérant dans la pathogenèse du syndrome de Cockett par sa position anatomique spécifique et ses caractéristiques structurelles. Cette artère, issue de la bifurcation aortique, traverse obliquement le pelvis en direction du membre inférieur droit, créant un angle de croisement avec la veine iliaque commune gauche. La pulsatilité artérielle constante génère des microtraumatismes répétés sur la paroi veineuse, contribuant au développement progressif de lésions endothéliales.
Ces altérations pariétales favorisent l’adhésion pl
adhésions plaquettaires et la constitution progressive de fibrose intraluminale. À long terme, cette fibrose se traduit par une véritable cloison intraveineuse ou par un rétrécissement circonférentiel de la lumière, transformant une simple compression dynamique en sténose organique fixe. C’est cette combinaison de compression mécanique et de remaniements pariétaux chroniques qui explique pourquoi, chez certains patients, le syndrome de Cockett devient très symptomatique alors qu’il reste totalement silencieux chez d’autres.
Formation des collatérales veineuses pelviennes compensatrices
Face à l’obstacle que constitue la compression de la veine iliaque commune gauche, l’organisme met progressivement en place des voies de dérivation veineuses. Ces circuits collatéraux pelviens et lombaires permettent de contourner la zone sténosée pour assurer le retour veineux vers la veine cave inférieure. Ils impliquent notamment les veines utéro-ovariennes, les veines lombaires ascendantes, les plexus pelviens et, dans certains cas, les veines périnéales et fessières.
Sur le plan hémodynamique, ces collatérales fonctionnent comme des « routes secondaires » quand l’autoroute principale est bouchée. Si elles sont suffisamment développées, le patient peut rester pauci-symptomatique, présentant uniquement une sensation de lourdeur ou quelques varicosités atypiques. En revanche, lorsque ces réseaux compensateurs sont insuffisants ou débordés, la pression veineuse augmente en aval de la compression et favorise l’apparition d’un œdème chronique, de varices pelviennes et de thromboses veineuses profondes étendues.
Ces collatérales veineuses pelviennes sont souvent spectaculaires en imagerie, notamment en phlébographie et au scanner injecté. Elles peuvent mimer d’autres pathologies, comme un syndrome de congestion pelvienne primaire, d’où l’importance de replacer ces images dans le contexte global du patient. Comprendre cette adaptation vasculaire permet aussi d’expliquer certains symptômes atypiques, comme les douleurs pelviennes chroniques, les varices périnéales ou vulvaires, fréquemment observées chez les femmes ayant un syndrome de Cockett significatif.
Manifestations cliniques et diagnostic différentiel du syndrome de cockett
Symptomatologie de l’insuffisance veineuse chronique post-thrombotique
Lorsque la compression iliaque s’accompagne d’une thrombose veineuse profonde, le patient peut développer, à distance de l’épisode aigu, un syndrome post-thrombotique. Il s’agit d’une forme d’insuffisance veineuse chronique liée aux séquelles intraveineuses laissées par le caillot, en particulier aux lésions valvulaires irréversibles. Cliniquement, ce syndrome se manifeste par une lourdeur de jambe persistante, des douleurs à type de tiraillement, des paresthésies et des crampes nocturnes, surtout en fin de journée.
Le membre inférieur gauche présente souvent un œdème chronique, prenant le godet, qui s’accentue en position debout prolongée et s’améliore en décubitus avec surélévation du membre. La peau peut devenir hyperpigmentée, brunâtre, au niveau de la cheville et de la jambe (dermite ocre), témoignant d’une hypertension veineuse ancienne. Dans les formes avancées, des troubles trophiques apparaissent : eczéma variqueux, atrophie blanche et, parfois, ulcères veineux chroniques difficiles à cicatriser.
Pour le patient, ce tableau est parfois vécu comme une « phlébite qui ne passe jamais vraiment ». Malgré un traitement anticoagulant bien conduit, les symptômes persistent ou récidivent, ce qui doit alerter le clinicien sur une cause sous-jacente telle qu’un syndrome de Cockett. Vous avez déjà eu plusieurs phlébites du même côté ou une jambe gauche durablement gonflée après un épisode aigu ? Dans ce contexte, la recherche d’une compression iliaque n’est pas un luxe, mais une étape clé du bilan.
Œdème unilatéral du membre inférieur gauche et varices pelviennes
L’un des signes cliniques les plus évocateurs du syndrome de May-Thurner est l’œdème unilatéral du membre inférieur gauche. Cet œdème peut être isolé ou associé à une sensation de tension, de lourdeur, voire de douleur à la marche (claudication veineuse). Contrairement aux œdèmes bilatéraux d’origine cardiaque ou rénale, il intéresse typiquement une seule jambe, avec un périmètre de cuisse et de mollet augmenté par rapport au côté controlatéral.
Sur le plan cutané, des varices atypiques peuvent se développer, notamment à la racine de la cuisse, au niveau de la fesse, de la région périnéale ou de la vulve chez la femme. Ces varices pelviennes traduisent la surcharge hémodynamique des réseaux collatéraux destinés à contourner la compression iliaque. Elles sont volontiers exacerbées pendant la grossesse ou en post-partum, périodes au cours desquelles l’hypertension veineuse pelvienne est maximale.
Les patientes décrivent fréquemment une pesanteur pelvienne, des douleurs lombosacrées sourdes ou des dyspareunies (douleurs lors des rapports sexuels). Il n’est pas rare que ces symptômes soient, dans un premier temps, attribués à d’autres troubles gynécologiques ou fonctionnels. C’est pourquoi la présence conjointe d’un œdème unilatéral de jambe gauche et de varices pelviennes récidivantes doit faire évoquer un syndrome de Cockett et conduire à un bilan vasculaire spécialisé.
Critères diagnostiques de May-Thurner et classification de raju
Le diagnostic de syndrome de May-Thurner repose sur un faisceau d’arguments cliniques, hémodynamiques et morphologiques. Les critères les plus communément admis associent : une compression significative de la veine iliaque commune gauche (souvent définie par une réduction de calibre supérieure à 50 %), des symptômes compatibles (œdème, douleur, antécédents de TVP ilio-fémorale) et, idéalement, une corrélation entre la topographie des lésions et la zone de compression. L’imagerie en coupe (scanner ou IRM) et la phlébographie jouent un rôle central pour documenter cette sténose.
La classification proposée par Raju et ses collaborateurs vise à mieux caractériser l’atteinte iliaque et à guider la stratégie thérapeutique. Elle distingue notamment les lésions purement compressives sans thrombose, les sténoses post-thrombotiques avec séquelles endoluminales et les occlusions complètes du segment iliaque. Plus la lésion est étendue et organisée, plus le geste endovasculaire sera complexe, pouvant nécessiter des techniques de recanalisation avant la mise en place d’un stent.
Cette approche classificatoire rappelle, en quelque sorte, les stades d’une maladie évolutive : compression fonctionnelle, sténose organique, puis occlusion chronique. En pratique, elle aide l’angiologue et le radiologue interventionnel à déterminer si un simple suivi est suffisant, si une angioplastie-stent est indiquée, ou si le risque de récidive thrombotique impose une prise en charge plus agressive. Pour le patient, l’intérêt est de bénéficier d’un traitement plus personnalisé, adapté à la sévérité réelle du syndrome de Cockett.
Diagnostic différentiel avec la thrombose veineuse profonde spontanée
La présentation clinique du syndrome de Cockett peut prêter à confusion avec une thrombose veineuse profonde spontanée du membre inférieur gauche. Dans les deux cas, on retrouve douleur, gonflement, chaleur locale et parfois rougeur du membre. Cependant, la TVP « simple » survient souvent dans un contexte de facteur déclenchant bien identifié (chirurgie récente, immobilisation, voyage prolongé, cancer, contraception oestroprogestative), tandis que le syndrome de May-Thurner correspond davantage à un terrain anatomique prédisposant.
La distinction est pourtant cruciale. En effet, traiter uniquement la phlébite par anticoagulants sans rechercher de compression iliaque expose à un risque élevé de récidive et de syndrome post-thrombotique. À l’inverse, identifier un syndrome de Cockett chez un patient jeune avec TVP ilio-fémorale, notamment gauche, permet d’envisager précocement un geste endovasculaire pour lever l’obstacle et restaurer un flux satisfaisant. Cela réduit le risque de séquelles invalidantes à long terme.
Le diagnostic différentiel inclut également d’autres causes d’œdème unilatéral : syndrome de congestion pelvienne, tumeur pelvienne compressive, adénopathies, insuffisance veineuse superficielle isolée ou, plus rarement, malformations veineuses. D’où l’importance d’un bilan complet, combinant examen clinique minutieux, écho-doppler veineux approfondi et imagerie en coupe. En pratique, dès qu’une phlébite gauche est jugée « atypique » (récidivante, proximale, survenant chez un sujet jeune), la question d’un syndrome de Cockett doit être posée.
Explorations paracliniques et imagerie diagnostique spécialisée
Écho-doppler veineux et mesure des vélocités trans-iliaques
L’écho-doppler veineux constitue l’examen de première intention dans l’exploration d’un œdème unilatéral de membre inférieur ou d’une suspicion de thrombose veineuse profonde. Il permet de visualiser les veines fémorales et poplitées, d’apprécier leur compressibilité, de détecter un thrombus et de mesurer le flux sanguin grâce au mode doppler couleur et spectral. Dans le cadre du syndrome de Cockett, l’intérêt principal de cet examen est de mettre en évidence une asymétrie de flux entre les veines iliaques et d’objectiver un ralentissement significatif au niveau du carrefour iliaque gauche.
Chez les patients maigres ou lorsque l’examen est réalisé par un opérateur expérimenté, il est parfois possible de visualiser directement la zone de compression entre l’artère iliaque commune droite et le plan vertébral. La mesure des vélocités trans-iliaques peut alors révéler une augmentation marquée du flux en aval de la sténose ou, au contraire, une diminution en amont, traduisant une stase veineuse. L’échographie doppler est non invasive, peu coûteuse, et peut être répétée facilement dans le cadre de la surveillance.
Cependant, les limites de l’écho-doppler sont bien connues : accessibilité réduite des axes iliaques chez les patients obèses, gêne liée aux gaz intestinaux, fenêtre acoustique limitée dans le petit bassin. C’est pourquoi, lorsque l’on suspecte un syndrome de May-Thurner sur la clinique ou l’échographie, il est recommandé de compléter le bilan par une imagerie en coupe (scanner ou IRM) pour confirmer la compression et en préciser le retentissement anatomique. L’écho-doppler reste malgré tout un excellent outil de triage et de suivi, notamment pour évaluer l’effet d’un traitement endovasculaire sur les flux veineux.
Phlébographie conventionnelle et cathétérisme veineux sélectif
La phlébographie conventionnelle demeure l’examen de référence pour analyser finement l’anatomie veineuse iliaque et évaluer la sévérité d’une sténose. Réalisée par voie percutanée, le plus souvent via une veine fémorale, elle consiste à injecter un produit de contraste iodé dans le réseau veineux et à acquérir des clichés radiologiques dynamiques. Cet examen met en évidence l’amincissement du calibre de la veine iliaque commune gauche, la présence de collatérales de dérivation et, le cas échéant, des séquelles post-thrombotiques intraluminales.
Le cathétérisme veineux sélectif associé permet de mesurer directement les gradients de pression de part et d’autre de la zone de compression. Un gradient significatif entre le segment iliaque gauche et la veine cave inférieure est un argument fort en faveur d’un syndrome de Cockett hémodynamiquement pertinent. De plus, la phlébographie est souvent couplée au geste thérapeutique endovasculaire : angioplastie au ballon et implantation de stent veineux dédiés peuvent être réalisées au cours de la même procédure, sous anesthésie locale ou générale selon les cas.
Il s’agit d’un examen invasif, exposant à un faible risque de complications (hématome au point de ponction, réaction au produit de contraste, exceptionnellement embolie). Il doit donc être réservé aux situations où un geste interventionnel est envisagé ou lorsque les autres modalités d’imagerie restent équivoques. En revanche, pour un patient très symptomatique ou ayant présenté une thrombose ilio-fémorale étendue, la phlébographie offre l’avantage déterminant de combiner diagnostic précis et traitement dans le même temps opératoire.
Scanner pelvien avec injection et reconstructions multiplanaires
Le scanner abdomino-pelvien avec injection de produit de contraste est devenu un outil majeur dans le diagnostic du syndrome de May-Thurner. Réalisé en coupes fines et reconstructions multiplanaires, il permet de visualiser en trois dimensions le croisement artério-veineux et de mesurer le degré de compression de la veine iliaque commune gauche. On peut ainsi quantifier la réduction de calibre veineux, détecter une éventuelle thrombose associée et apprécier l’importance du réseau collatéral pelvien.
Les reconstructions en incidence oblique et en 3D facilitent la compréhension de la topographie lésionnelle, tant pour le clinicien que pour le radiologue interventionnel qui préparera un éventuel geste de stenting. Le scanner met aussi en évidence d’éventuelles causes extrinsèques de compression supplémentaires (tumeur, adénopathies, kystes, variantes anatomiques rares comme une veine cave inférieure gauche). Dans certaines séries, une compression anatomique de la veine iliaque gauche est retrouvée chez plus de 20 % des sujets asymptomatiques, ce qui rappelle qu’il faut toujours corréler les images aux symptômes cliniques.
Le principal inconvénient du scanner reste l’irradiation et l’utilisation d’iode, qui impose des précautions en cas d’insuffisance rénale ou d’allergie connue. Néanmoins, dans la majorité des cas, il s’agit de l’examen d’imagerie en coupe le plus accessible et le plus informatif pour confirmer le diagnostic de syndrome de Cockett, en particulier lors d’une première évaluation ou en contexte de thrombose veineuse profonde ilio-fémorale aiguë.
IRM veineuse en séquences TOF et angio-IRM gadolinium
L’IRM veineuse, utilisant des séquences de type Time-of-Flight (TOF) et des acquisitions angio-IRM après injection de gadolinium, constitue une alternative intéressante au scanner, notamment chez le sujet jeune ou la femme enceinte, lorsqu’on souhaite limiter l’irradiation. Cette technique permet de visualiser la lumière veineuse, de détecter une sténose ou une occlusion, et d’évaluer la présence de collatérales pelviennes sans recourir aux rayons X.
Les séquences TOF exploitent le signal des protons en mouvement pour cartographier le flux sanguin, tandis que l’angio-IRM gadolinium améliore le contraste entre les vaisseaux et les structures environnantes. L’IRM est particulièrement utile pour analyser les tissus mous et pour rechercher des pathologies associées, comme un syndrome de congestion pelvienne ou un Nutcracker syndrome (compression de la veine rénale gauche). Elle est également indiquée lorsqu’une allergie sévère à l’iode contre-indique le scanner.
Ses limites résident dans une résolution spatiale parfois inférieure à celle du scanner, une sensibilité moindre pour détecter des calcifications, et une moindre disponibilité dans certains centres. De plus, la présence de certains dispositifs métalliques (pacemakers non compatibles, implants anciens) peut contre-indiquer l’examen. Dans la pratique, IRM et scanner sont souvent complémentaires, et le choix de l’un ou l’autre se discute au cas par cas, en fonction du profil du patient et des questions cliniques posées.
Stratégies thérapeutiques endovasculaires et chirurgicales
La prise en charge du syndrome de Cockett repose sur une évaluation fine du rapport bénéfices/risques pour chaque patient. Tous les patients porteurs d’une compression iliaque ne nécessitent pas un traitement invasif. Dans les formes asymptomatiques ou pauci-symptomatiques, sans antécédent de thrombose veineuse profonde, un suivi clinique régulier, associé à des mesures conservatrices (bas de contention, activité physique, contrôle du poids, éviction de la sédentarité prolongée), est souvent suffisant. L’objectif est alors de limiter le risque thrombotique et de surveiller l’évolution des symptômes.
En revanche, dès lors que le syndrome de May-Thurner se complique de phlébite ilio-fémorale, d’embolie pulmonaire ou d’insuffisance veineuse chronique invalidante, une prise en charge endovasculaire devient la stratégie privilégiée. Elle vise à lever la compression, restaurer un flux veineux adéquat et prévenir la récidive. L’arsenal thérapeutique comprend l’angioplastie au ballon, la pose de stents veineux spécifiques et, dans certains cas, la thrombolyse ou thrombectomie mécanique en phase aiguë. Un traitement anticoagulant est systématiquement associé, au moins pendant une durée déterminée.
Les alternatives chirurgicales ouvertes (pontage veineux, transposition de l’artère iliaque) sont aujourd’hui réservées à des cas très particuliers, souvent en échec de traitement endovasculaire ou dans des contextes anatomiques complexes. Leur morbidité plus élevée et la disponibilité croissante de techniques mini-invasives expliquent qu’elles ne soient proposées que de façon exceptionnelle. Dans tous les cas, la décision thérapeutique doit être prise en concertation pluridisciplinaire, associant angiologue, radiologue interventionnel, chirurgien vasculaire et, lorsque nécessaire, gynécologue ou spécialiste de la douleur.
Angioplastie percutanée et implantation de stents veineux dédiés
L’angioplastie percutanée de la veine iliaque commune gauche constitue aujourd’hui le traitement de référence dans les formes symptomatiques de syndrome de Cockett. La procédure débute par une ponction veineuse, le plus souvent au niveau de la veine fémorale commune, sous anesthésie locale ou générale légère. Un guide est ensuite progressé jusqu’à la zone de sténose, puis un ballon d’angioplastie est gonflé pour dilater la veine comprimée. Cette étape permet de rompre les brides fibreuses intraluminales et d’augmenter le calibre effectif du vaisseau.
Dans la grande majorité des cas, cette angioplastie est immédiatement suivie de la pose d’un stent veineux dédié, c’est-à-dire une endoprothèse auto-expansible en alliage métallique, spécialement conçue pour les contraintes des veines iliaques (forte compressibilité, grand diamètre, flexion). Le stent est déployé de façon à recouvrir l’intégralité de la zone de compression, parfois en chevauchant la jonction ilio-cave, afin d’assurer une ouverture durable du segment traité. L’objectif est de créer une « armature » interne qui s’oppose à la pression exercée par l’artère iliaque commune droite et les vertèbres.
En cas de thrombose aiguë associée, la procédure peut être précédée d’une thrombolyse dirigée par cathéter ou d’une thrombectomie mécanique, afin de dissoudre ou d’extraire le caillot avant de stenter la veine. Cette stratégie combinée, réalisée dans les jours suivant le début des symptômes, permet dans de nombreuses études d’améliorer le pronostic fonctionnel et de réduire le risque de syndrome post-thrombotique sévère. Dans les thromboses plus anciennes, une recanalisation par techniques endovasculaires avancées peut être tentée, avec des résultats variables selon la chronicité de l’occlusion.
Après la pose du stent, un traitement anticoagulant est instauré, généralement pour une durée de 6 à 12 mois, parfois plus en cas de facteurs de risque thrombophilique associés. Une contention veineuse élastique est souvent recommandée en complément. Les taux de perméabilité primaire des stents iliaques rapportés dans la littérature sont élevés, souvent supérieurs à 80–90 % à 3–5 ans dans les séries spécialisées, à condition d’une indication bien posée et d’un suivi adapté. Pour le patient, cela se traduit le plus souvent par une diminution nette de l’œdème, de la douleur et une amélioration de la qualité de vie.
Pronostic à long terme et surveillance post-interventionnelle
Le pronostic à long terme du syndrome de Cockett dépend étroitement de la précocité du diagnostic, de la sévérité de la compression et de la qualité de la prise en charge initiale. Lorsqu’un traitement endovasculaire par angioplastie et stent est réalisé dans de bonnes conditions, la majorité des patients observent une réduction significative de leurs symptômes et une diminution du risque de récidive thrombotique. Toutefois, comme pour toute maladie veineuse chronique, une vigilance durable reste nécessaire : le syndrome ne disparaît pas, mais il est contrôlé.
La surveillance post-interventionnelle repose sur des consultations régulières auprès de l’angiologue ou du radiologue interventionnel, généralement à 1, 3, 6 et 12 mois, puis de façon annuelle. L’écho-doppler veineux est l’outil de suivi privilégié pour vérifier la perméabilité du stent, détecter une éventuelle hyperplasie intimale ou une nouvelle sténose et évaluer l’évolution des collatérales. Selon les cas, un scanner ou une IRM de contrôle peuvent être réalisés, notamment en cas de doute sur une resténose ou de récidive symptomatique.
Sur le plan pratique, le patient joue un rôle central dans son propre pronostic. L’observance du traitement anticoagulant prescrit, le port régulier de bas de contention, la reprise progressive d’une activité physique adaptée (marche, natation, vélo) et la limitation des périodes de station debout ou assise prolongée sont autant de leviers pour optimiser les résultats à long terme. Une attention particulière doit être portée aux périodes à risque, comme la grossesse ou les interventions chirurgicales, qui peuvent nécessiter une adaptation transitoire de la stratégie anticoagulante.
Enfin, au-delà de l’aspect purement vasculaire, l’impact psychologique de ce syndrome de compression iliaque ne doit pas être sous-estimé, en particulier chez les patients jeunes confrontés à une maladie rare et méconnue. Le recours à des réseaux de patients, à des associations spécialisées et, si besoin, à un soutien psychologique peut aider à mieux vivre avec la maladie. En vous entourant d’une équipe médicale experte et en restant acteur de votre suivi, il est possible, dans la grande majorité des cas, de retrouver une vie quotidienne satisfaisante malgré un antécédent de syndrome de Cockett.