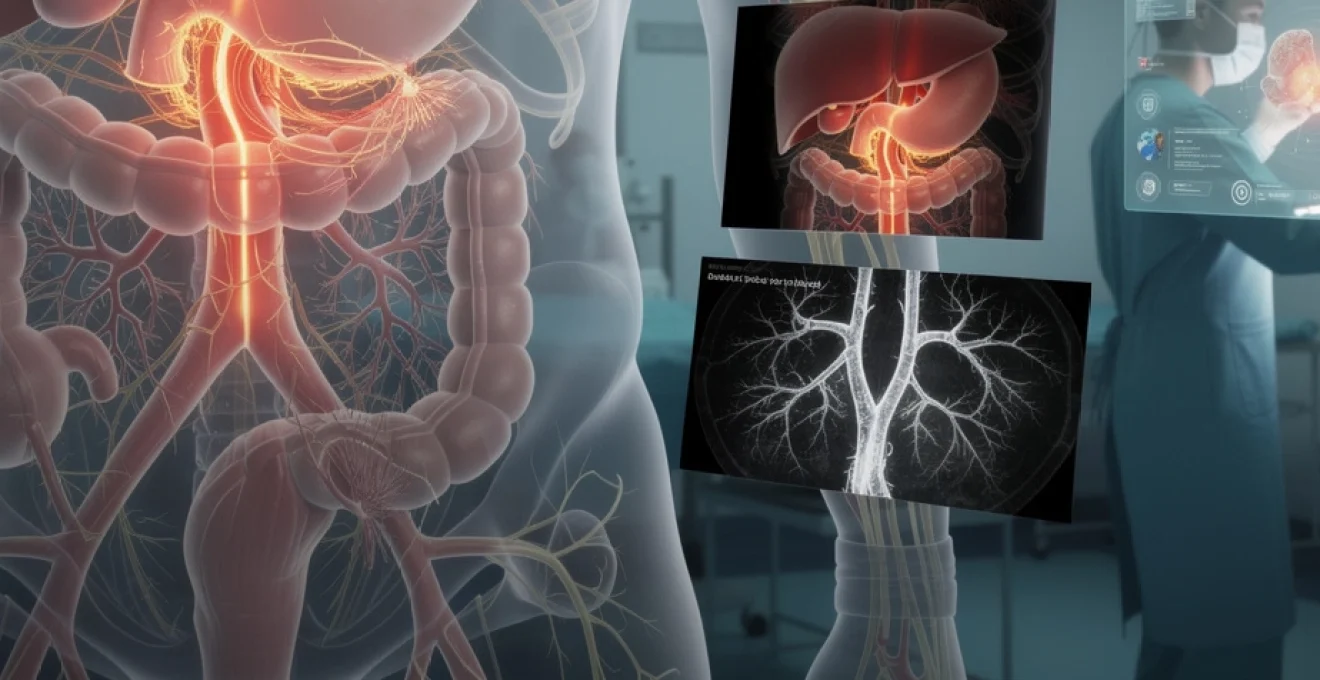
Le syndrome de Dunbar, également connu sous le nom de syndrome du ligament arqué médian ou MALS (Median Arcuate Ligament Syndrome), représente une pathologie vasculaire rare mais significative qui affecte la circulation splanchnique. Cette condition survient lorsque le ligament arqué médian du diaphragme comprime de manière excessive le tronc cœliaque, provoquant une ischémie digestive chronique. Bien que cette compression anatomique soit observée chez 10 à 24% de la population générale, seule une minorité développe des symptômes cliniques invalidants. La reconnaissance précoce de cette pathologie revêt une importance cruciale, car elle peut conduire à une dénutrition sévère et à des complications vasculaires potentiellement mortelles si elle n’est pas prise en charge adéquatement.
Anatomie vasculaire du tronc cœliaque et ligament arqué médian
Structure anatomique du plexus cœliaque et artères viscérales
Le tronc cœliaque constitue la première branche viscérale de l’aorte abdominale, naissant habituellement au niveau de T12-L1. Cette artère volumineuse, d’un diamètre moyen de 6 à 8 millimètres, se divise rapidement en trois branches principales : l’artère gastrique gauche, l’artère splénique et l’artère hépatique commune. Cette configuration trifurquée assure la vascularisation de l’estomac, du foie, de la rate, du pancréas et de la première portion du duodénum. Le plexus cœliaque, également appelé plexus solaire, entoure l’artère cœliaque et constitue le principal centre de distribution du système nerveux sympathique pour les organes digestifs supérieurs.
L’irrigation sanguine de ces organes vitaux dépend étroitement du bon fonctionnement du tronc cœliaque. Une compression même modérée peut perturber significativement cette perfusion, particulièrement lors des phases de digestion où les besoins métaboliques augmentent considérablement. La densité du réseau nerveux sympathique autour de l’artère explique pourquoi les patients développent non seulement des symptômes ischémiques mais aussi des douleurs neuropathiques caractéristiques du syndrome de Dunbar.
Rapports anatomiques entre ligament arqué médian et tronc cœliaque
Le ligament arqué médian représente une structure fibreuse du diaphragme qui unit les piliers droit et gauche au niveau de la ligne médiane. Cette bande tendineuse passe normalement au-dessus de l’aorte, créant une arcade fibreuse qui permet le passage de l’œsophage et des vaisseaux. Dans certaines variations anatomiques, ce ligament descend plus bas que sa position habituelle ou présente une insertion plus antérieure, créant un conflit mécanique avec le tronc cœliaque. Cette anomalie de position peut être congénitale ou acquise suite à des modifications posturales, des traumatismes ou des interventions chirurgicales abdominales.
La compression s’exerce principalement lors de l’expiration, moment où le diaphragme remonte et resserre l’espace disponible pour les structures vasculaires. Cette caractéristique respiratoire explique pourquoi les examens diagnostiques doivent impérativement inclure des séquences d’inspiration et d’expiration pour révéler la nature dynamique de la compression. L’intensité de cette compression varie selon les patients et peut évoluer dans le temps, notamment en fonction de l’âge, de la morphologie et des habitudes posturales.
Variations anatomiques prédisposant
Variations anatomiques prédisposant à la compression artérielle
Plusieurs variations anatomiques du tronc cœliaque et du ligament arqué médian favorisent l’apparition d’un syndrome de Dunbar symptomatique. La plus fréquente est une implantation haute du tronc cœliaque sur l’aorte abdominale, qui place l’origine de l’artère directement sous l’arcade fibreuse du diaphragme. À l’inverse, un ligament arqué médian anormalement bas ou épaissi peut venir recouvrir et pincer le tronc cœliaque, même lorsque son origine aortique est située à un niveau habituel.
On observe également des variantes de trajectoire du tronc cœliaque, avec une orientation plus antérieure ou un angle aigu par rapport à l’aorte, qui accentuent l’effet de cisaillement exercé par le ligament. Dans certains cas, une hypertrophie des ganglions et du tissu fibro-nerveux du plexus cœliaque contribue à une compression combinée, à la fois vasculaire et neurologique. Ces variations expliquent pourquoi toutes les compressions anatomiques ne se traduisent pas par un syndrome clinique de Dunbar : il faut une conjonction de facteurs vasculaires, nerveux et mécaniques pour que les symptômes apparaissent.
Enfin, la morphologie générale du patient joue un rôle non négligeable. Les sujets longilignes, très maigres ou ayant perdu beaucoup de poids en peu de temps présentent souvent moins de tissu graisseux de soutien autour de l’aorte et du tronc cœliaque, ce qui rend la compression plus marquée. À l’opposé, certains patients peuvent rester totalement asymptomatiques malgré une sténose importante visualisée à l’imagerie, illustrant le caractère multifactoriel de cette pathologie.
Innervation sympathique du plexus cœliaque par les nerfs splanchniques
Le plexus cœliaque est intimement lié aux nerfs splanchniques, qui véhiculent les fibres sympathiques provenant des segments thoraciques T5 à T12. Ces nerfs, après avoir traversé le diaphragme, se rassemblent autour de l’origine du tronc cœliaque et des artères mésentériques, formant un véritable carrefour neurovasculaire. Ils assurent la régulation du tonus vasculaire splanchnique, de la motricité gastrique et intestinale, ainsi que des sécrétions digestives.
Dans le syndrome de Dunbar, la compression ne se limite pas à l’artère cœliaque. Elle implique souvent le tissu nerveux du plexus, entraînant une irritation chronique des fibres sympathiques et nociceptives. Cette irritation explique le caractère brûlant, lancinant ou irradiant des douleurs, qui débordent parfois du simple territoire épigastrique pour s’étendre vers le dos, les flancs ou la région thoracique. C’est aussi cette composante neuropathique qui peut rendre les douleurs disproportionnées par rapport au degré de sténose vasculaire mesuré.
On comprend alors pourquoi certaines approches thérapeutiques ciblent non seulement la décompression artérielle mais aussi la dénervation sympathique partielle, en sectionnant ou en coagulant une partie des fibres nerveuses autour du tronc cœliaque. En agissant sur cette interface nerfs–vaisseaux, on cherche à interrompre le cercle vicieux douleur–hypertonie sympathique–vasoconstriction, qui entretient l’ischémie digestive chronique.
Physiopathologie de la compression du tronc cœliaque par le ligament arqué médian
Mécanismes de compression extrinsèque du tronc cœliaque
La compression du tronc cœliaque dans le syndrome de Dunbar est un phénomène essentiellement extrinsèque, à la différence des sténoses athéromateuses classiques qui résultent d’un rétrécissement intraluminal. Ici, c’est la poussée mécanique du ligament arqué médian, associée au tissu fibreux et nerveux environnant, qui vient aplatir l’artère contre l’aorte. L’aspect typique à l’imagerie est celui d’une artère en « crochet », avec un rétrécissement proximal en forme de bec orienté vers le bas.
Cette compression est dynamique et varie selon la phase respiratoire. En expiration, le diaphragme remonte et accentue la tension sur le ligament, majorant la sténose artérielle. En inspiration profonde, le diaphragme descend, ce qui tend à relâcher la pression sur le tronc cœliaque et à améliorer transitoirement le flux sanguin. Cette variabilité respiratoire est un élément clé permettant de distinguer une véritable compression par ligament arqué médian d’autres causes de sténose fixe.
La posture peut également moduler la compression. Certains patients décrivent une aggravation des symptômes en station debout prolongée ou en hyperlordose lombaire, situations qui accentuent la traction sur le diaphragme et sa jonction avec la colonne. À l’inverse, la flexion du tronc ou certaines positions allongées peuvent soulager partiellement la douleur, ce qui constitue un indice précieux lors de l’interrogatoire clinique.
Conséquences hémodynamiques de la sténose artérielle proximale
Sur le plan hémodynamique, la sténose du tronc cœliaque entraîne une augmentation significative de la vitesse du flux sanguin au niveau du rétrécissement, conformément au principe de Bernoulli. En amont de la sténose, la pression est élevée, tandis qu’en aval, dans la portion post-sténotique, la pression chute et le flux devient turbulent. Ce gradient de pression est d’autant plus marqué que le degré de sténose est important et que les demandes métaboliques des organes digestifs augmentent, notamment après les repas.
Une analogie utile consiste à comparer le tronc cœliaque à un tuyau d’arrosage que l’on pince partiellement. Tant que le débit demandé est faible, l’eau continue de circuler sans problème majeur. Mais dès que l’on ouvre davantage le jet (équivalent de la digestion post-prandiale), la résistance induite par le pincement devient critique, et la pression chute en aval, compromettant l’irrigation des tissus. C’est précisément ce déséquilibre entre offre et demande qui génère l’angine abdominale typique du syndrome de Dunbar.
À long terme, cette situation favorise l’hypertrophie et la dilatation des segments artériels post-sténotiques, avec parfois la formation d’anévrismes sur les branches collatérales. Le flux turbulent chronique peut aussi endommager l’endothélium vasculaire, augmentant le risque de dissection ou de thrombose locale. Ces complications, bien que rares, justifient une surveillance échographique ou tomodensitométrique régulière chez les patients présentant une sténose sévère.
Développement de la circulation collatérale pancréatico-duodénale
Face à la réduction du flux dans le tronc cœliaque, l’organisme met en place des circulations collatérales afin de maintenir l’irrigation des organes digestifs supérieurs. Le principal réseau de suppléance passe par les arcades pancréatico-duodénales, qui relient l’artère mésentérique supérieure à l’artère hépatique et à l’artère splénique. Ce circuit alternatif permet de « contourner » la sténose cœliaque en acheminant le sang à partir du territoire mésentérique supérieur.
Si cette adaptation hémodynamique est initialement protectrice, elle peut devenir délétère à long terme. L’augmentation chronique du flux dans les branches pancréatico-duodénales impose une contrainte hémodynamique importante sur leurs parois, favorisant la formation d’anévrismes au niveau de ces petites artères. Ces anévrismes restent souvent silencieux mais exposent à un risque de rupture, responsable d’hémorragies intra-abdominales graves nécessitant une prise en charge en urgence.
On comprend dès lors l’importance de rechercher systématiquement, lors d’un angioscanner ou d’une artériographie pour syndrome de Dunbar, l’existence d’un réseau collatéral développé et d’éventuelles dilatations anévrysmales. Dans certains cas, la décision d’une décompression chirurgicale du tronc cœliaque est motivée non seulement par les symptômes digestifs mais aussi par la nécessité de protéger ces collatérales d’une surcharge hémodynamique prolongée.
Impact sur la perfusion splanchnique et hépatique
La perfusion splanchnique désigne l’apport sanguin à l’ensemble des organes digestifs, en particulier l’estomac, le foie, la rate et le pancréas. Dans le syndrome de Dunbar, la diminution du débit dans le tronc cœliaque se traduit par une ischémie relative de ces organes, surtout en période post-prandiale où leurs besoins en oxygène et en nutriments augmentent. Cette ischémie transitoire explique les douleurs d’angine abdominale, mais aussi les nausées, la sensation de satiété précoce et parfois les troubles du transit associés.
Le foie occupe une place particulière dans cette physiopathologie, puisqu’il reçoit habituellement environ 25 % de son apport sanguin via l’artère hépatique (branche du tronc cœliaque) et 75 % via la veine porte. En cas de sténose cœliaque sévère, la composante artérielle de la perfusion hépatique est diminuée, ce qui peut altérer la capacité du foie à faire face aux agressions métaboliques ou médicamenteuses. Chez certains patients, on observe des anomalies discrètes des tests hépatiques ou une stéatose liée à la dénutrition et au déséquilibre métabolique.
Au niveau gastrique, la diminution du flux artériel peut ralentir la vidange de l’estomac et contribuer à une gastroparésie, fréquemment rapportée dans le syndrome de Dunbar. De même, l’hypoperfusion chronique du pancréas pourrait favoriser des épisodes de pancréatite à bas bruit ou une insuffisance pancréatique exocrine. Ces conséquences illustrent à quel point une compression apparemment localisée du tronc cœliaque peut avoir un retentissement systémique sur tout l’axe digestif supérieur.
Manifestations cliniques et syndrome d’angine abdominale post-prandiale
Sur le plan clinique, le syndrome de Dunbar se manifeste le plus souvent par une douleur épigastrique chronique, décrite comme une crampe ou une brûlure, survenant typiquement après les repas. Cette douleur post-prandiale, parfois appelée « angine abdominale », apparaît 15 à 30 minutes après l’ingestion d’aliments et peut durer une à plusieurs heures. Elle s’accompagne fréquemment de nausées, de vomissements, de ballonnements et d’une sensation de plénitude gastrique précoce.
Face à ces symptômes, de nombreux patients développent une véritable phobie alimentaire, réduisant progressivement la taille et la fréquence de leurs repas pour éviter la douleur. Cette restriction volontaire de l’apport calorique, ajoutée à un éventuel syndrome de malabsorption fonctionnelle, conduit à une perte de poids souvent impressionnante. Certains malades peuvent perdre plus de 10 à 15 % de leur poids corporel en quelques mois, avec un risque de dénutrition sévère et de sarcopénie.
Outre la douleur et l’amaigrissement, d’autres manifestations peuvent orienter vers un syndrome de Dunbar : diarrhée ou constipation alternées, fatigue intense, intolérance à l’effort, vertiges, voire malaises post-prandiaux. À l’examen clinique, un souffle abdominal épigastrique peut parfois être entendu à l’auscultation, témoignant du flux turbulent dans le tronc cœliaque sténosé. Cependant, ce signe reste inconstant et son absence n’élimine pas le diagnostic.
Le caractère non spécifique de ces symptômes explique l’errance diagnostique fréquente des patients, qui consultent successivement en gastroentérologie, en psychiatrie ou en médecine interne avant que la piste vasculaire ne soit envisagée. Combien de fois ces douleurs sont-elles attribuées à tort à un trouble fonctionnel digestif, à un syndrome de l’intestin irritable ou à un trouble du comportement alimentaire ? C’est pourquoi la notion d’angine abdominale post-prandiale, associée à une perte de poids inexpliquée, doit alerter le clinicien et conduire à des explorations ciblées du tronc cœliaque.
Techniques diagnostiques par imagerie doppler et angioscanner spiralé
Échographie doppler couleur du tronc cœliaque en inspiration-expiration
L’échographie Doppler couleur est souvent l’examen de première intention pour explorer un possible syndrome de Dunbar. Réalisée par un opérateur expérimenté, elle permet de visualiser l’origine du tronc cœliaque, d’apprécier son calibre et surtout de mesurer les vitesses de flux sanguin. Une vitesse systolique de pointe supérieure à 200 cm/s en expiration suggère une sténose significative, en particulier si cette vitesse diminue nettement en inspiration profonde.
L’intérêt majeur de cette technique réside dans son caractère dynamique. En comparant les mesures Doppler en inspiration et en expiration, on peut objectiver la part de compression liée au mouvement du diaphragme. Une majoration des vitesses de flux et de la sténose en expiration, avec amélioration nette en inspiration, est très évocatrice d’une compression par ligament arqué médian. À l’inverse, une sténose fixe, non influencée par la respiration, oriente davantage vers une cause athéromateuse.
Cependant, l’échographie Doppler présente des limites : l’obésité, les météorismes intestinaux ou certaines morphologies thoraco-abdominales peuvent rendre l’examen difficile voire non contributif. De plus, l’interprétation des images dépend fortement de l’expérience de l’examinateur. C’est pourquoi, en cas de suspicion clinique forte, l’échographie doit être complétée par un angioscanner thoraco-abdominal ou une IRM angiographique pour confirmer le diagnostic.
Angioscanner thoraco-abdominal avec reconstructions sagittales
L’angioscanner spiralé thoraco-abdominal avec injection de produit de contraste est aujourd’hui la technique de référence pour visualiser la compression du tronc cœliaque. Réalisé en coupes fines, il permet non seulement d’analyser l’aorte abdominale et ses branches, mais aussi de reconstruire des images sagittales et coronales de haute résolution. Ces reconstructions mettent en évidence l’aspect caractéristique en « crochet » de l’artère cœliaque comprimée par le ligament arqué médian.
Un protocole optimal inclut des acquisitions en phase artérielle et éventuellement en phase veineuse, parfois couplées à des manœuvres respiratoires (inspiration profonde vs expiration). On peut ainsi apprécier la variabilité respiratoire de la sténose et différencier un syndrome de Dunbar d’une autre cause de compression. L’angioscanner permet également de rechercher des signes de dilatation post-sténotique, le développement de collatérales pancréatico-duodénales et la présence d’anévrismes associés.
Au-delà de l’évaluation du tronc cœliaque, cet examen fournit une vision globale de l’abdomen, permettant d’identifier ou d’exclure des diagnostics différentiels : maladie inflammatoire intestinale, tumeur digestive, pancréatite chronique, pathologie hépatobiliaire, etc. Pour vous comme pour l’équipe médicale, il s’agit d’un outil précieux pour replacer la compression cœliaque dans le contexte global de l’état de santé du patient.
IRM abdominale avec séquences angiographiques TOF
L’IRM abdominale avec séquences angiographiques de type TOF (Time-of-Flight) offre une alternative non irradiante à l’angioscanner, particulièrement intéressante chez les sujets jeunes ou chez les patients nécessitant un suivi prolongé. Ces séquences exploitent le signal du sang en mouvement pour reconstruire les artères sans injection de produit de contraste iodé, ce qui est utile en cas d’insuffisance rénale ou d’allergie.
Comme pour le scanner, l’IRM permet de visualiser le calibre du tronc cœliaque, l’aspect de la sténose, la présence de dilatations post-sténotiques et de collatérales développées. Les coupes sagittales sont particulièrement parlantes pour apprécier le rapport spatial entre le ligament arqué médian, l’aorte et le tronc cœliaque. Certaines équipes réalisent des séquences en inspiration et en expiration, bien que la résolution temporelle soit plus limitée qu’en échographie.
Le principal inconvénient de l’IRM réside dans sa disponibilité et dans la nécessité d’une coopération parfaite du patient, notamment pour les apnées respiratoires répétées. De plus, les artères de petit calibre et les anévrismes très distaux peuvent être moins bien visualisés qu’au scanner. Néanmoins, dans une stratégie de réduction de l’exposition aux rayons X, l’IRM occupe une place croissante dans le bilan des compressions vasculaires abdominales, dont le syndrome de Dunbar.
Artériographie sélective du tronc cœliaque par cathétérisme de judkins
L’artériographie sélective du tronc cœliaque, réalisée par cathétérisme (souvent à l’aide d’un cathéter de type Judkins), constitue l’examen invasif de référence pour l’étude fine de l’arbre artériel abdominal. Introduit par voie fémorale ou radiale, le cathéter est guidé jusqu’à l’aorte abdominale, puis engagé dans l’orifice du tronc cœliaque. L’injection de produit de contraste sous contrôle radioscopique permet de visualiser précisément le site et le degré de sténose, ainsi que le réseau collatéral développé.
Historiquement, l’artériographie était indispensable au diagnostic de syndrome de Dunbar. Aujourd’hui, son utilisation est plus ciblée, réservée aux situations où les examens non invasifs (Doppler, scanner, IRM) laissent persister un doute diagnostique ou lorsque des gestes thérapeutiques endovasculaires sont envisagés. Elle permet par exemple d’apprécier la faisabilité d’une angioplastie ou d’une mise en place de stent après décompression chirurgicale, en cas de sténose résiduelle persistante.
Comme toute procédure invasive, l’artériographie expose à des risques (hématome au point de ponction, dissection artérielle, réaction au produit de contraste), qui doivent être pesés au regard du bénéfice attendu. Dans le cadre du syndrome de Dunbar, elle est le plus souvent réservée aux cas complexes, aux récidives après chirurgie ou aux patients présentant des complications anévrismales nécessitant une embolisation ciblée.
Prise en charge chirurgicale par section du ligament arqué médian
Technique chirurgicale de décompression par voie laparoscopique
La voie laparoscopique est devenue, dans de nombreux centres spécialisés, l’approche de référence pour la décompression du tronc cœliaque dans le syndrome de Dunbar. Sous anesthésie générale, plusieurs trocarts sont introduits dans la cavité abdominale afin de permettre le passage de la caméra et des instruments. Le chirurgien crée un pneumopéritoine, puis aborde la région sus-mésocolique en disséquant soigneusement les tissus devant l’aorte.
L’objectif est d’identifier le tronc cœliaque à son origine aortique, de visualiser le ligament arqué médian qui le surplombe et de sectionner progressivement toutes les fibres tendineuses et fibro-nerveuses responsables de la compression. L’utilisation de l’amplificateur de brillance ou de l’échographie peropératoire peut aider à confirmer la libération complète du flux sanguin. Dans certains centres, une mesure Doppler intra-opératoire du tronc cœliaque est également réalisée pour objectiver la normalisation des vitesses de flux.
Les avantages de la laparoscopie sont bien connus : incisions plus petites, douleur post-opératoire réduite, récupération plus rapide et séjour hospitalier plus court. Pour autant, cette technique exige une courbe d’apprentissage importante et une bonne connaissance de l’anatomie cœlio-mésentérique. C’est pourquoi il est vivement recommandé de s’adresser à des équipes rompues à la prise en charge des syndromes de compressions vasculaires.
Approche chirurgicale ouverte trans-péritonéale classique
La chirurgie ouverte trans-péritonéale, par laparotomie médiane ou sous-costale, reste une option valide, notamment dans les cas complexes ou lorsque la laparoscopie n’est pas réalisable. Après ouverture de la cavité abdominale, le chirurgien soulève le foie et l’estomac, incise le petit épiploon et expose le tronc cœliaque à sa sortie de l’aorte. Cette voie d’abord offre une excellente visibilité et un accès direct aux structures vasculaires et nerveuses.
La section du ligament arqué médian est alors effectuée de manière progressive, en disséquant soigneusement chaque faisceau tendineux. L’avantage de cette approche est de permettre un contrôle manuel direct des vaisseaux, utile en cas de saignement ou de malformation vasculaire associée. Elle facilite également, si nécessaire, la réalisation concomitante d’un pontage artériel ou d’une plastie du tronc cœliaque en cas de lésion pariétale significative.
En revanche, la chirurgie ouverte est plus invasive, avec une douleur post-opératoire plus importante et un temps de récupération plus long. Elle peut toutefois être privilégiée chez certains patients, notamment ceux présentant des antécédents de chirurgie abdominale complexe, une anatomie particulière ou des comorbidités rendant la laparoscopie risquée. Là encore, la décision doit être prise au cas par cas, en concertation pluridisciplinaire.
Section complète des fibres du ligament arqué médian
Quelle que soit la voie d’abord choisie, le principe fondamental de la chirurgie du syndrome de Dunbar est la section complète de toutes les fibres du ligament arqué médian susceptibles de comprimer le tronc cœliaque. Cela implique non seulement de diviser le faisceau tendineux principal, mais aussi de libérer les insertions accessoires, les brides fibreuses et le tissu cicatriciel éventuellement présent autour de l’artère. Une libération incomplète expose à une persistance de la sténose et donc des symptômes.
Pour s’assurer de la qualité de la décompression, les chirurgiens s’aident de repères visuels (aspect d’artère « débridée », calibre restauré, disparition de l’encoche en crochet) et d’outils complémentaires comme le Doppler peropératoire. Certains centres effectuent des mesures de pression proximale et distale à la sténose afin de vérifier la réduction du gradient hémodynamique après section du ligament. L’objectif est de restituer un flux laminaire optimal dans le tronc cœliaque.
On peut comparer cette étape à la libération d’un câble électrique coincé sous une poutre : tant que toutes les attaches et points de pression ne sont pas retirés, le câble reste partiellement écrasé et le courant circule mal. De la même manière, seule une section soigneuse et complète du ligament arqué médian permet de restaurer une perfusion satisfaisante des organes digestifs irrigués par le tronc cœliaque.
Libération des ganglions cœliaques et dénervation sympathique
En complément de la décompression artérielle, de nombreux chirurgiens pratiquent une libération des ganglions cœliaques et une dénervation sympathique partielle. Cette étape consiste à réséquer le tissu fibro-nerveux entourant le tronc cœliaque, incluant une partie des fibres des nerfs splanchniques. L’objectif est double : diminuer la composante neuropathique de la douleur et réduire l’hypertonie sympathique locale, qui favorise la vasoconstriction et l’ischémie.
Cette neurolyse cœliaque est réalisée avec prudence pour éviter de léser les structures vasculaires adjacentes. Elle peut, dans certains cas, entraîner des modifications transitoires de la motricité digestive ou des sensations viscérales, généralement bien tolérées. Les études disponibles suggèrent qu’une association de la décompression mécanique et de la dénervation offre de meilleurs résultats cliniques sur la douleur qu’une section isolée du ligament, même si les données restent encore limitées et hétérogènes.
Dans les formes réfractaires, ou lorsque la douleur persiste malgré une décompression satisfaisante confirmée à l’imagerie, d’autres techniques de modulation de la douleur peuvent être discutées : blocs du plexus cœliaque, radiofréquence, voire prise en charge en centre de la douleur. Là encore, une approche personnalisée est essentielle, car chaque patient présente un équilibre différent entre composante ischémique et composante neuropathique.
Résultats post-opératoires et complications spécifiques de la décompression cœliaque
Les résultats post-opératoires de la chirurgie du syndrome de Dunbar sont variables, reflétant la complexité de cette maladie. Dans les grandes séries publiées, environ 60 à 80 % des patients rapportent une amélioration significative de leurs douleurs abdominales et de leur qualité de vie après décompression du tronc cœliaque. La reprise de poids, la diminution des nausées et la possibilité de remanger normalement constituent souvent les premiers signes encourageants rapportés dans les semaines suivant l’intervention.
Cependant, une proportion non négligeable de patients présente une amélioration partielle ou transitoire seulement. Les raisons peuvent être multiples : décompression incomplète, fibrose cicatricielle secondaire, sténose résiduelle intraluminale de l’artère cœliaque, ou persistance d’une composante neuropathique centrale. Dans ces cas, des examens de contrôle (Doppler, angioscanner, IRM) sont recommandés pour évaluer la perméabilité du tronc cœliaque et la nécessité éventuelle de gestes complémentaires, tels qu’une angioplastie avec ou sans stent.
Les complications spécifiques de la décompression cœliaque restent heureusement rares mais doivent être connues : hémorragie liée à une lésion de l’aorte ou du tronc cœliaque, thrombose artérielle, pancréatite aiguë, fistule lymphatique, ou encore formation d’adhérences extensives. En post-opératoire immédiat, certains patients peuvent présenter des douleurs résiduelles liées à la chirurgie elle-même, qui ne doivent pas être confondues trop tôt avec un échec thérapeutique. Une surveillance clinique et radiologique rapprochée est donc essentielle dans les premiers mois.
À plus long terme, l’évaluation du succès ne se limite pas au seul soulagement de la douleur. Il s’agit également de vérifier la stabilité du calibre artériel, l’absence de récidive de la sténose, la régression des collatérales à risque anévrismal et la normalisation progressive de l’état nutritionnel. Dans cette perspective, un suivi pluridisciplinaire associant chirurgien vasculaire, gastroentérologue, nutritionniste et, si besoin, spécialiste de la douleur, offre aux patients les meilleures chances de retrouver une vie la plus proche possible de la normale.